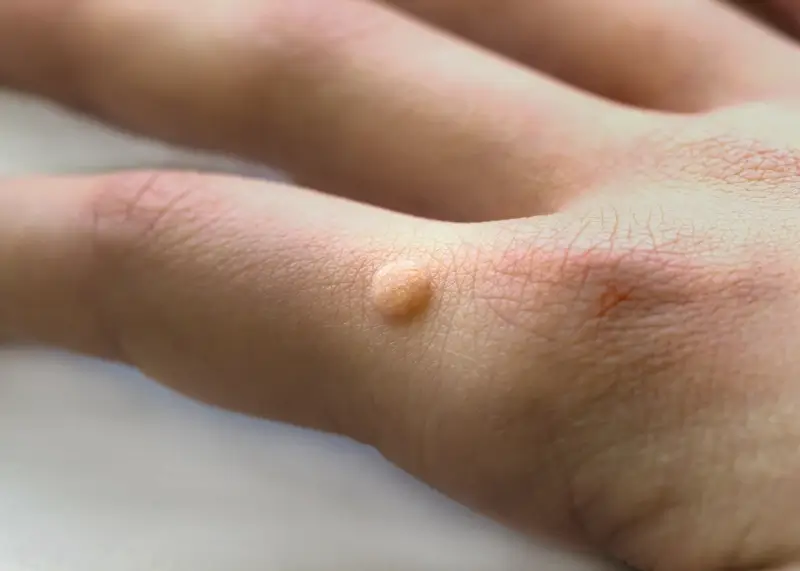
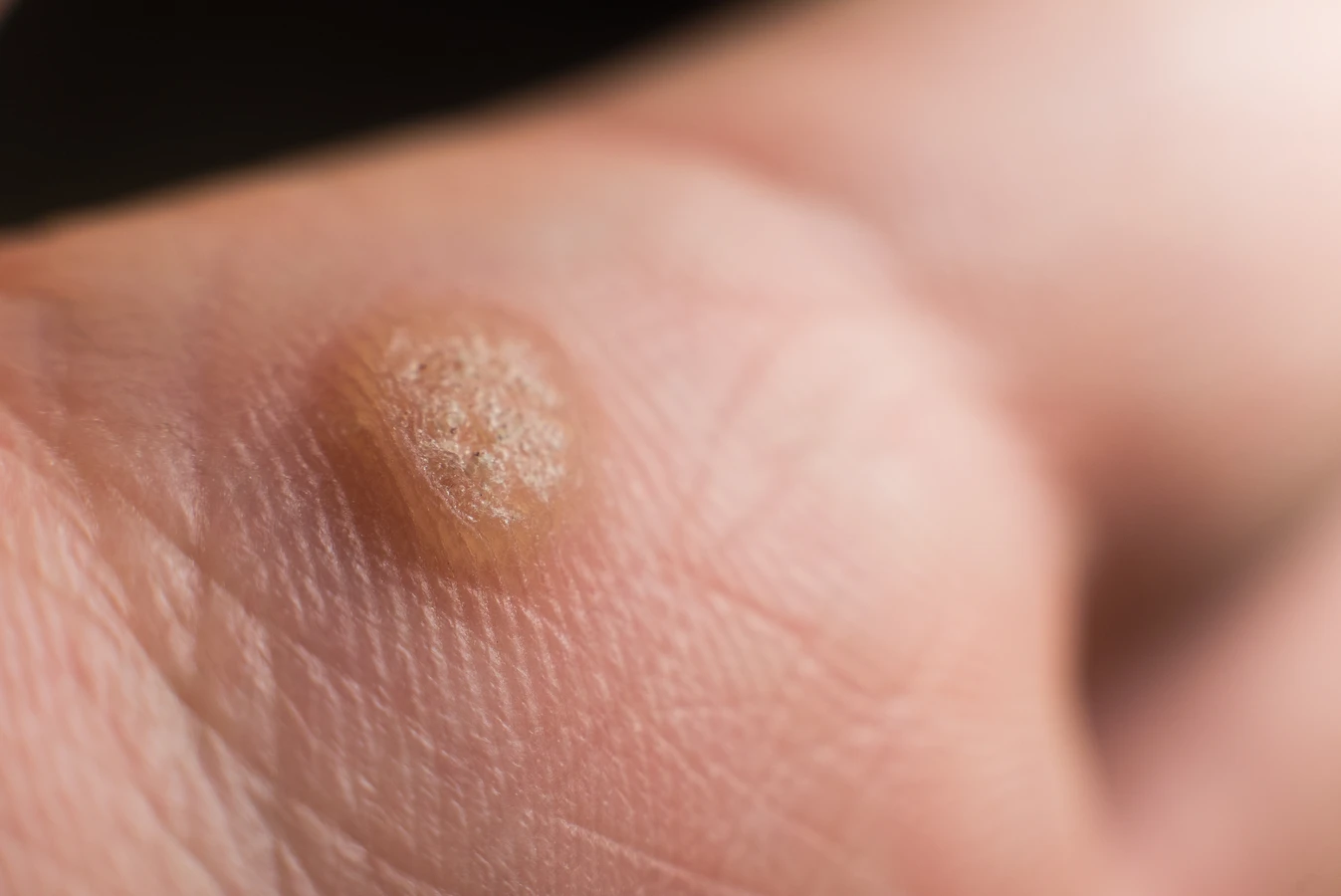
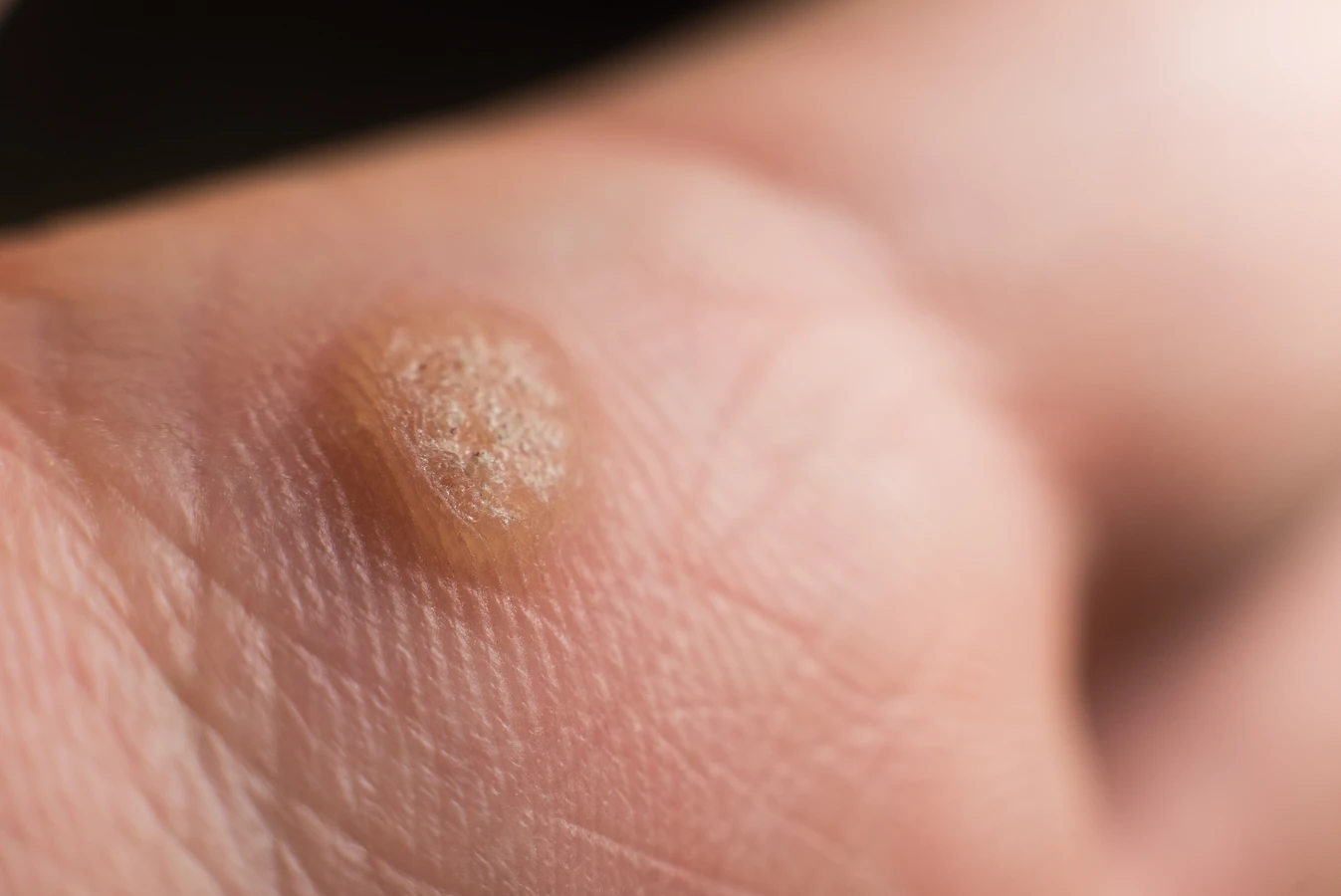
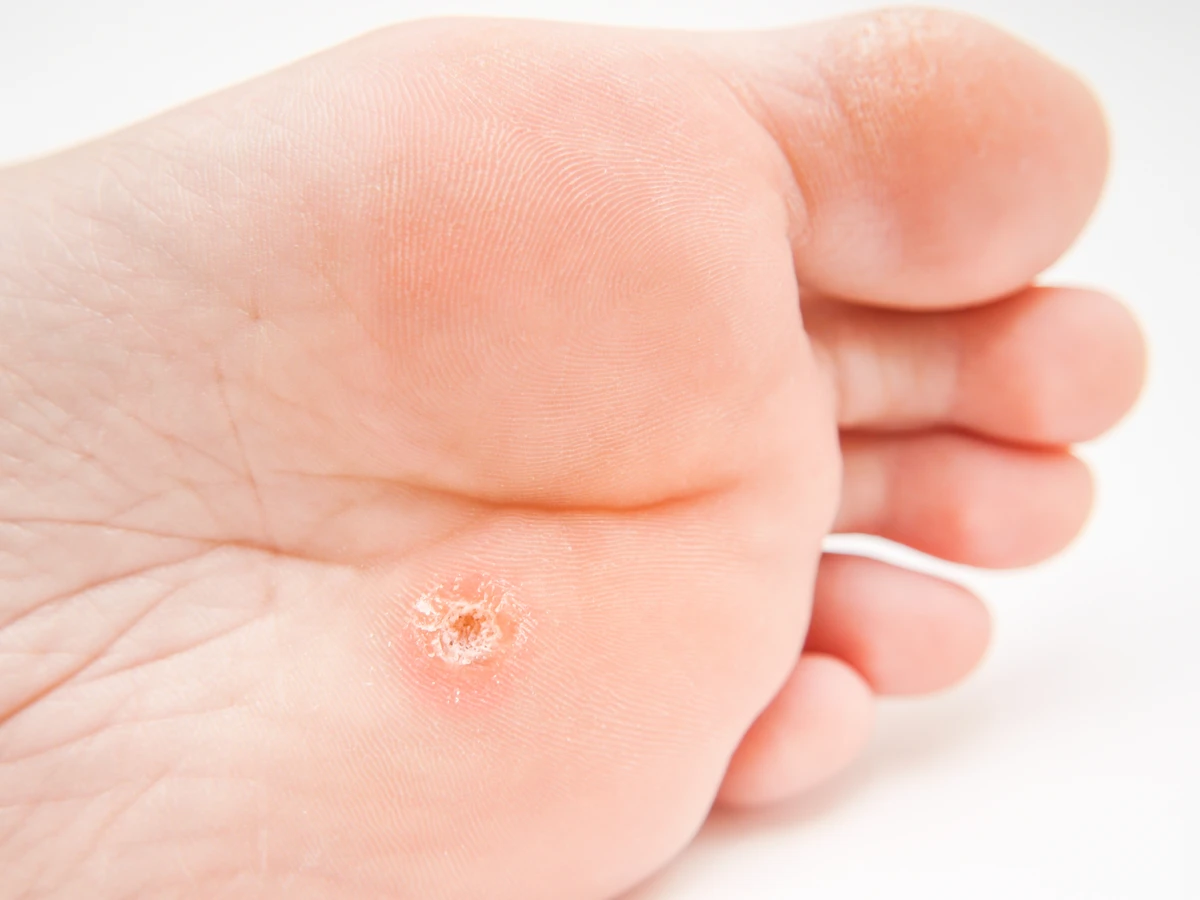
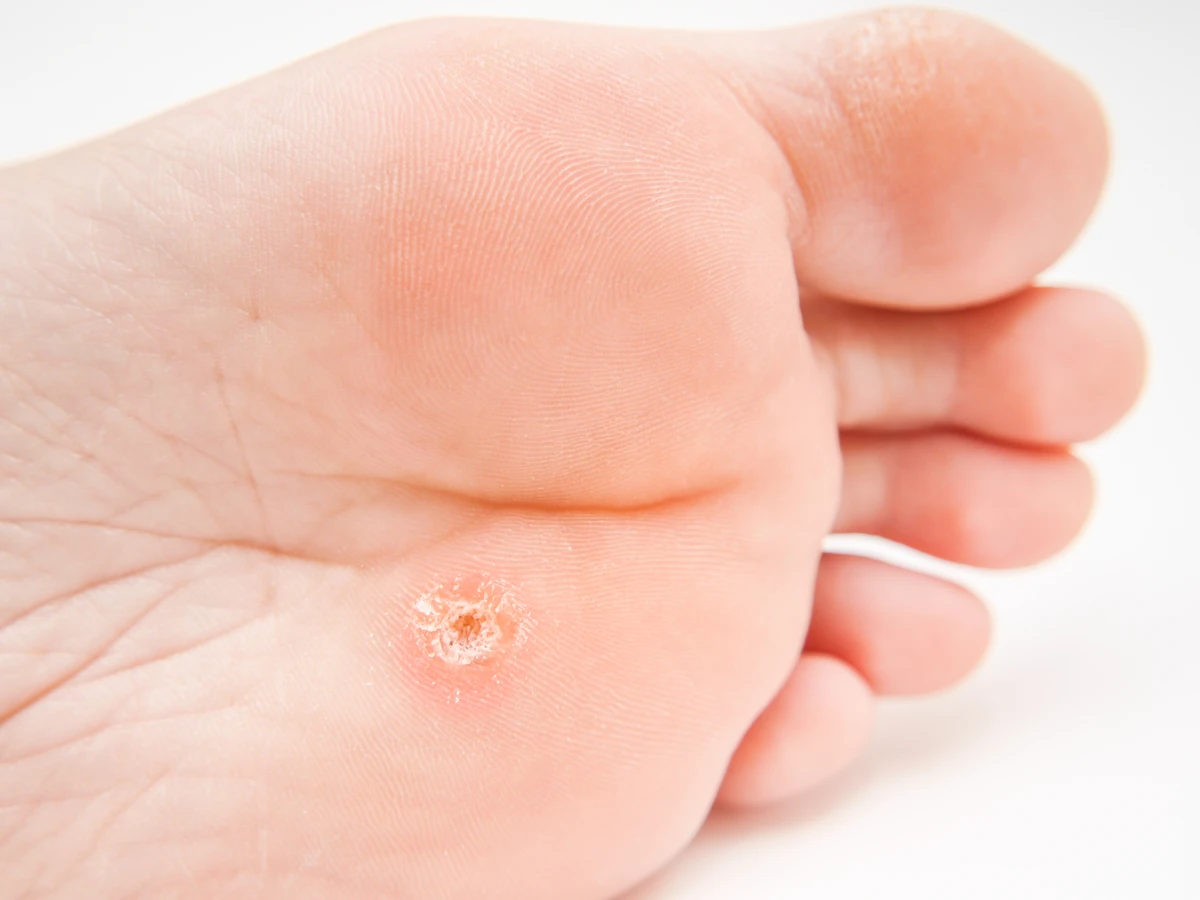
Kurzajki to zmiany skórne wywołane przez infekcję wirusową, konkretnie przez różne typy wirusa brodawczaka ludzkiego (HPV). Wirus ten atakuje komórki naskórka, powodując ich nadmierny wzrost i proliferację, co manifestuje się jako uwypuklone, szorstkie w dotyku narośle. Charakterystyczny wygląd kurzajki może się różnić w zależności od lokalizacji na ciele i typu wirusa, ale zazwyczaj przyjmują one formę twardych, grudkowatych zmian, często z widocznymi czarnymi punktami w środku, które są zatkanymi naczyniami krwionośnymi. Rozpoznanie kurzajki polega na obserwacji tych cech. Mogą być pojedyncze lub występować w skupiskach, tworząc tzw. „mozaiki”. Lokalizacja kurzajek jest bardzo zróżnicowana – najczęściej pojawiają się na dłoniach i stopach, ale mogą wystąpić w każdym miejscu na skórze, w tym na twarzy, łokciach, kolanach, a nawet w okolicach narządów płciowych (wówczas mówimy o kłykcinach kończystych, które są osobną kategorią zmian wywołanych przez HPV).
Warto podkreślić, że kurzajki mogą być mylone z innymi zmianami skórnymi, takimi jak odciski, modzele czy nawet niektóre zmiany nowotworowe. Odcisk często ma gładką powierzchnię i jest spowodowany nadmiernym uciskiem lub tarciem, podczas gdy kurzajka ma zazwyczaj chropowatą fakturę i często towarzyszy jej ból przy nacisku. Modzele są zazwyczaj większe i bardziej płaskie niż kurzajki. W przypadku jakichkolwiek wątpliwości co do charakteru zmiany skórnej, zawsze zaleca się konsultację z lekarzem dermatologiem. Profesjonalna diagnoza jest kluczowa, aby uniknąć błędnego leczenia i potencjalnych powikłań. Lekarz na podstawie oględzin, a czasem dodatkowych badań, będzie w stanie jednoznacznie zidentyfikować kurzajkę i zaproponować odpowiednią terapię.
Istnieje wiele rodzajów kurzajek, a ich nazwy często odzwierciedlają ich wygląd lub lokalizację. Najczęściej spotykane to: kurzajki zwykłe (najczęściej na palcach i dłoniach), kurzajki brodawkowate (na stopach, często bolesne i wrastające w głąb skóry, tzw. kurzajki podeszwowe), kurzajki płaskie (małe, gładkie, lekko uniesione, często na twarzy i grzbietach dłoni), a także kurzajki nitkowate (cienkie, wyrastające z powierzchni skóry, najczęściej na szyi i twarzy).
Wirus brodawczaka ludzkiego jako przyczyna powstawania kurzajek
Głównym i jedynym sprawcą powstania kurzajek jest wirus brodawczaka ludzkiego, powszechnie znany jako HPV (Human Papillomavirus). Ten wirus jest niezwykle rozpowszechniony i istnieje ponad 100 jego różnych typów. Niektóre typy HPV infekują skórę i błony śluzowe, prowadząc do rozwoju brodawek, czyli kurzajek. Inne typy mogą być odpowiedzialne za zmiany przednowotworowe i nowotwory, ale nie każdy typ HPV powoduje poważne problemy zdrowotne. Kluczowe jest zrozumienie, że sam kontakt z wirusem nie zawsze prowadzi do rozwoju kurzajki. Ważną rolę odgrywa indywidualna odpowiedź immunologiczna organizmu.
Wirus HPV przenosi się poprzez bezpośredni kontakt ze skórą osoby zakażonej lub poprzez kontakt z przedmiotami, które miały kontakt z zainfekowaną skórą. Dlatego tak łatwo dochodzi do zakażenia w miejscach publicznych, takich jak baseny, sauny, siłownie, czy wspólne łazienki. Uszkodzona skóra, nawet niewielkie skaleczenia, zadrapania czy otarcia, stanowi otwartą „bramę” dla wirusa. Wirus wnika w głębsze warstwy naskórka, gdzie namnaża się w komórkach nabłonka. Okres inkubacji, czyli czas od zakażenia do pojawienia się widocznej kurzajki, może być bardzo zróżnicowany – od kilku tygodni do nawet kilku miesięcy.
Warto zaznaczyć, że niektóre typy HPV są bardziej „agresywne” i łatwiej wywołują zmiany skórne, podczas gdy inne są bardziej łagodne. Typy HPV odpowiedzialne za kurzajki zwykłe, brodawkowate czy płaskie są zazwyczaj odrębnymi od tych, które mogą prowadzić do rozwoju raka szyjki macicy czy innych nowotworów. Niemniej jednak, profilaktyka zakażeń HPV, w tym szczepienia przeciwko niektórym typom wirusa, jest ważnym elementem ochrony zdrowia.
Jak łatwo dochodzi do zarażenia wirusem powodującym kurzajki
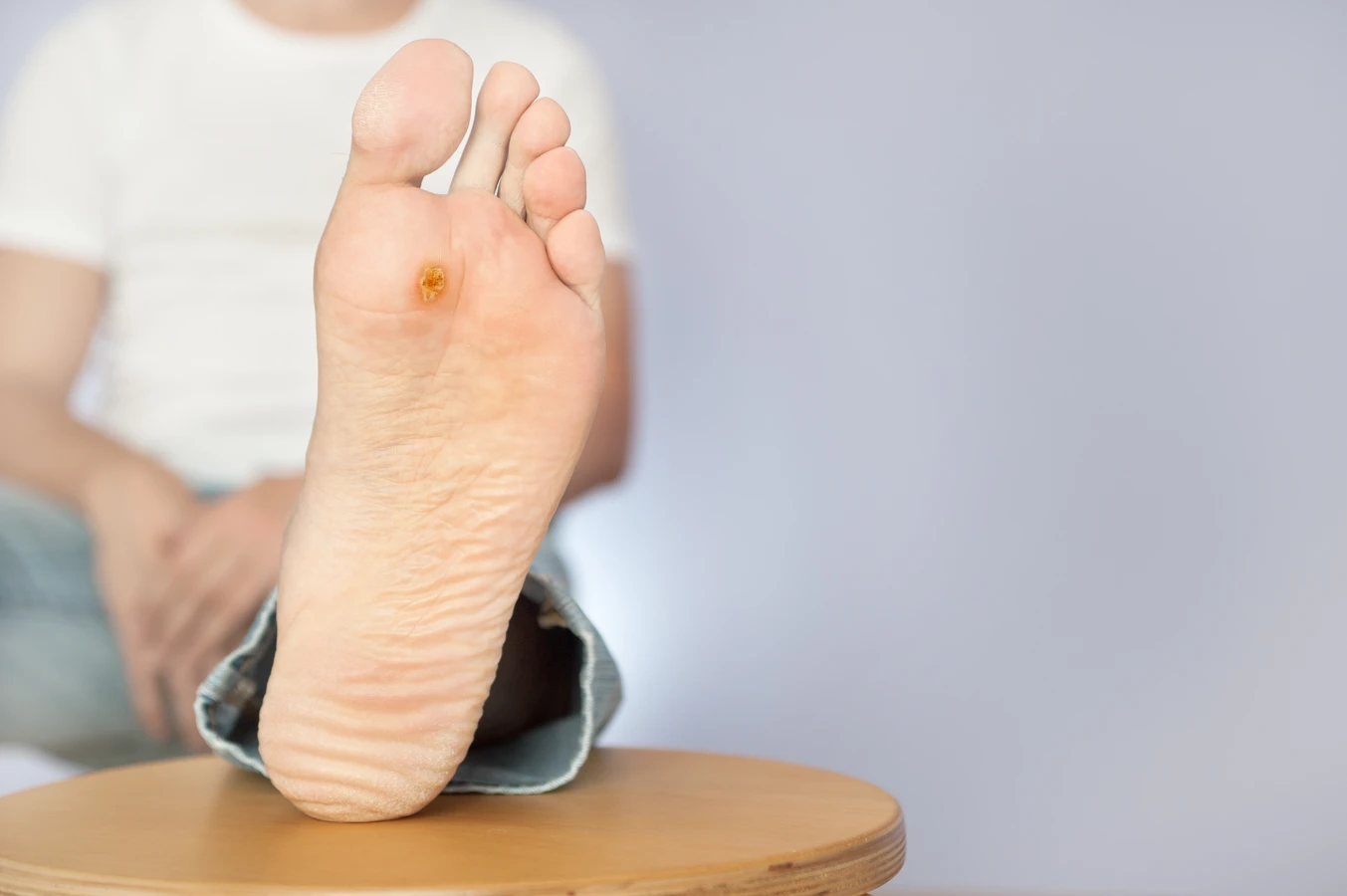
Szczególnie narażone na zakażenie są miejsca wilgotne i ciepłe, gdzie wirus czuje się najlepiej. Baseny, prysznice publiczne, szatnie, sauny, czy siłownie to typowe miejsca, gdzie można natknąć się na HPV. Dzieci, ze względu na częsty kontakt z rówieśnikami i mniejszą świadomość higieny, są często pierwszymi ofiarami infekcji. Warto również wspomnieć o możliwości samoinfekcji, czyli przeniesienia wirusa z jednej części ciała na drugą. Na przykład, drapanie kurzajki na dłoni i dotknięcie tą samą dłonią twarzy może skutkować pojawieniem się nowej zmiany na skórze twarzy.
Czynniki takie jak osłabiony układ odpornościowy, uszkodzenia skóry (mikrourazy, skaleczenia, otarcia), czy noszenie obcisłego obuwia (które sprzyja powstawaniu mikrourazów na stopach) zwiększają ryzyko zakażenia i rozwoju kurzajek. Osoby z atopowym zapaleniem skóry, egzemą czy innymi chorobami dermatologicznymi, które naruszają barierę ochronną skóry, są również bardziej podatne na infekcje wirusowe, w tym HPV. Należy pamiętać, że obecność wirusa na skórze nie zawsze oznacza natychmiastowe pojawienie się kurzajki. Układ odpornościowy zdrowej osoby często jest w stanie skutecznie zwalczyć wirusa, zanim ten zdąży wywołać objawy.
Czynniki zwiększające ryzyko rozwoju kurzajek na skórze
Chociaż wirus HPV jest bezpośrednią przyczyną powstawania kurzajek, nie każdy, kto ma z nim kontakt, rozwija te zmiany skórne. Istnieje szereg czynników, które mogą znacząco zwiększyć podatność organizmu na infekcję i tym samym ryzyko pojawienia się kurzajek. Pierwszym i kluczowym czynnikiem jest stan układu odpornościowego. Osoby z osłabioną odpornością, na przykład po chemioterapii, osoby przyjmujące leki immunosupresyjne, czy osoby z chorobami autoimmunologicznymi, są znacznie bardziej narażone na rozwój kurzajek. Ich organizm ma mniejszą zdolność do zwalczania infekcji wirusowych.
Kolejnym ważnym aspektem jest kondycja skóry. Uszkodzona bariera skórna, nawet w postaci drobnych skaleczeń, zadrapań, pęknięć czy otarć, ułatwia wirusowi HPV wniknięcie do organizmu. Dlatego osoby, które często narażają skórę na urazy mechaniczne, na przykład przez wykonywaną pracę, czy uprawianie sportu, mogą być bardziej podatne. Podobnie, wilgotna skóra, np. u osób, które długo przebywają w wilgotnym środowisku (np. pracownicy basenów, osoby wykonujące prace fizyczne w wilgotnych warunkach), może być bardziej podatna na infekcje.
Wiek również odgrywa pewną rolę. Dzieci i młodzież, których układ odpornościowy jest jeszcze w fazie rozwoju, są często bardziej podatne na zakażenie HPV niż dorośli. Z drugiej strony, u osób starszych układ odpornościowy może być osłabiony, co również zwiększa ryzyko. Inne czynniki ryzyka obejmują nawyk obgryzania paznokci i skórek wokół nich, co ułatwia przenoszenie wirusa z jednej części ciała na drugą, a także noszenie ciasnego obuwia, które może powodować mikrourazy na stopach i sprzyjać rozwojowi kurzajek podeszwowych.
- Osłabienie układu odpornościowego organizmu.
- Częste uszkodzenia naskórka (otarcia, skaleczenia, pęknięcia).
- Długotrwałe narażenie skóry na wilgoć.
- Podeszły wiek lub młody wiek (dzieci i młodzież).
- Nawyk obgryzania paznokci i skórek.
- Noszenie ciasnego obuwia, które powoduje mikrourazy.
- Choroby skóry takie jak atopowe zapalenie skóry czy egzema.
Co wpływa na sposób, w jaki HPV powoduje powstawanie kurzajek
Sposób, w jaki wirus brodawczaka ludzkiego (HPV) powoduje powstawanie kurzajek, jest złożonym procesem biologicznym, który angażuje wiele mechanizmów. Po wniknięciu do naskórka przez drobne uszkodzenia skóry, wirus HPV infekuje komórki nabłonka, głównie keratynocyty. Wirus nie jest w stanie namnażać się w każdej komórce; preferuje komórki znajdujące się w fazie podziału, które znajdują się głębiej w naskórku. Po zakażeniu komórki, materiał genetyczny wirusa (DNA) integruje się z DNA komórki gospodarza lub pozostaje w niej w formie episomalnej (czyli jako oddzielna cząsteczka DNA).
Następnie wirus zaczyna wpływać na cykl życiowy zainfekowanej komórki. HPV koduje białka wirusowe, które zakłócają normalne procesy regulacji wzrostu i różnicowania komórek. W szczególności, białka wirusowe E6 i E7 są kluczowe dla transformacji komórkowej i mogą wpływać na stabilność genetyczną komórki. Te białka mogą prowadzić do nadmiernej proliferacji keratynocytów, czyli ich szybszego namnażania się, co jest podstawą tworzenia się uwypuklonej zmiany, jaką jest kurzajka. W efekcie, komórki zaczynają produkować więcej warstw naskórka niż jest to normalnie potrzebne, co prowadzi do powstania charakterystycznej, często chropowatej powierzchni brodawki.
Dodatkowo, wirus HPV może wpływać na układ odpornościowy w miejscu infekcji, co może prowadzić do utrudnienia jego wykrycia przez komórki odpornościowe. To pozwala wirusowi na dalsze namnażanie się i rozwój zmiany skórnej. Różnorodność typów HPV jest również istotnym czynnikiem. Różne typy wirusa mają nieco odmienne powinowactwo do tkanek i mogą wywoływać zmiany o różnym wyglądzie i lokalizacji. Na przykład, typy HPV 1 i 2 są najczęściej odpowiedzialne za kurzajki zwykłe i brodawkowate, podczas gdy inne typy mogą być związane z kurzajkami płaskimi czy kłykcinami kończystymi. Zrozumienie tych mechanizmów jest kluczowe dla rozwoju skutecznych metod leczenia i zapobiegania.
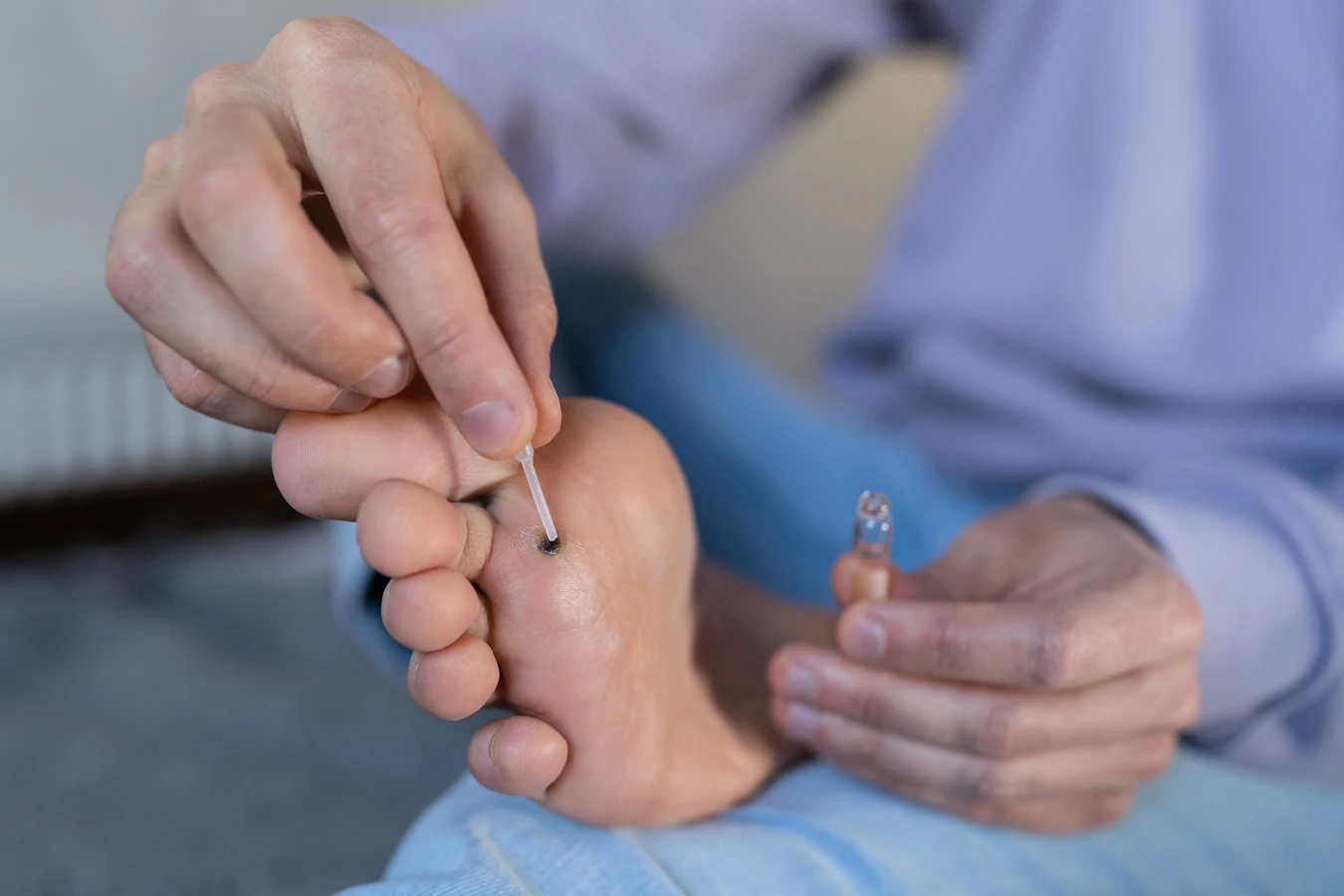
Jakie są sposoby na zapobieganie powstawaniu kurzajek
Zapobieganie powstawaniu kurzajek opiera się głównie na minimalizowaniu kontaktu z wirusem HPV i dbaniu o higienę osobistą oraz kondycję skóry. Kluczowe jest unikanie bezpośredniego kontaktu z widocznymi kurzajkami u innych osób. W miejscach publicznych, takich jak baseny, siłownie czy sauny, warto stosować ochronne obuwie, na przykład klapki, aby zminimalizować kontakt stóp z potencjalnie zainfekowanymi powierzchniami. Ważne jest również, aby nie dzielić się osobistymi przedmiotami, takimi jak ręczniki, obuwie czy narzędzia do pielęgnacji stóp, które mogły mieć kontakt z wirusem.
Utrzymywanie skóry w dobrej kondycji jest równie istotne. Regularne nawilżanie skóry, zwłaszcza dłoni i stóp, pomaga wzmocnić jej naturalną barierę ochronną i zmniejsza ryzyko powstawania mikrourazów, przez które wirus może wniknąć. Należy unikać nadmiernego moczenia skóry, ponieważ może to osłabić jej barierę ochronną. W przypadku drobnych skaleczeń czy otarć, należy je szybko oczyścić i zabezpieczyć, aby zapobiec infekcji. Dbanie o higienę rąk, zwłaszcza po powrocie do domu lub po kontakcie z miejscami publicznymi, jest podstawową zasadą profilaktyki.
Dla osób, które mają tendencję do rozwoju kurzajek, lub żyją w gospodarstwie domowym z osobą z kurzajkami, ważne jest, aby nie drapać i nie drapać istniejących zmian, ponieważ może to prowadzić do rozprzestrzeniania się wirusa na inne części ciała lub zarażania innych osób. Warto również pamiętać o szczepieniach przeciwko HPV, które mogą chronić przed zakażeniem niektórymi typami wirusa odpowiedzialnymi nie tylko za kurzajki, ale również za niektóre rodzaje nowotworów. Szczepienia te są szczególnie zalecane dla młodych osób, zanim rozpoczną aktywność seksualną.
- Unikanie bezpośredniego kontaktu z kurzajkami innych osób.
- Stosowanie obuwia ochronnego w miejscach publicznych (baseny, sauny).
- Dbanie o higienę osobistą i częste mycie rąk.
- Utrzymywanie skóry nawilżonej i wzmacnianie jej bariery ochronnej.
- Szybkie opatrywanie wszelkich uszkodzeń naskórka.
- Nie dzielenie się osobistymi przedmiotami (ręczniki, obuwie).
- Unikanie drapania istniejących kurzajek.
- Rozważenie szczepień przeciwko wirusowi HPV.
„`