Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała. Ich obecność często jest źródłem dyskomfortu, zarówno fizycznego, jak i estetycznego. Zrozumienie przyczyn ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia. Głównym winowajcą, odpowiedzialnym za rozwój kurzajek, jest wirus brodawczaka ludzkiego, powszechnie określany skrótem HPV (ang. Human Papillomavirus).
Wirus HPV to ogromna rodzina patogenów, licząca ponad sto typów, z których około 60 ma zdolność do infekowania skóry, a pozostałe błon śluzowych. Nie wszystkie typy wirusa HPV wywołują jednak te same zmiany. Niektóre z nich są odpowiedzialne za łagodne brodawki, podczas gdy inne mogą prowadzić do rozwoju zmian przednowotworowych, a nawet nowotworowych, zwłaszcza w przypadku infekcji okolic narządów płciowych. W przypadku kurzajek skórnych, zazwyczaj mamy do czynienia z typami wirusa HPV, które nie są uznawane za onkogenne, choć ich obecność może być uciążliwa.
Wirus HPV jest bardzo zaraźliwy i łatwo przenosi się drogą kontaktową. Oznacza to, że do zakażenia dochodzi poprzez bezpośredni kontakt ze skórą osoby zarażonej lub poprzez kontakt z przedmiotami, na których wirus się znajduje. Szczególnie sprzyjające warunki do przenoszenia HPV panują w miejscach wilgotnych i ciepłych, takich jak baseny, sauny, szatnie czy siłownie. Uszkodzona skóra, nawet drobne ranki, otarcia czy pęknięcia naskórka, stanowią otwartą bramę dla wirusa.
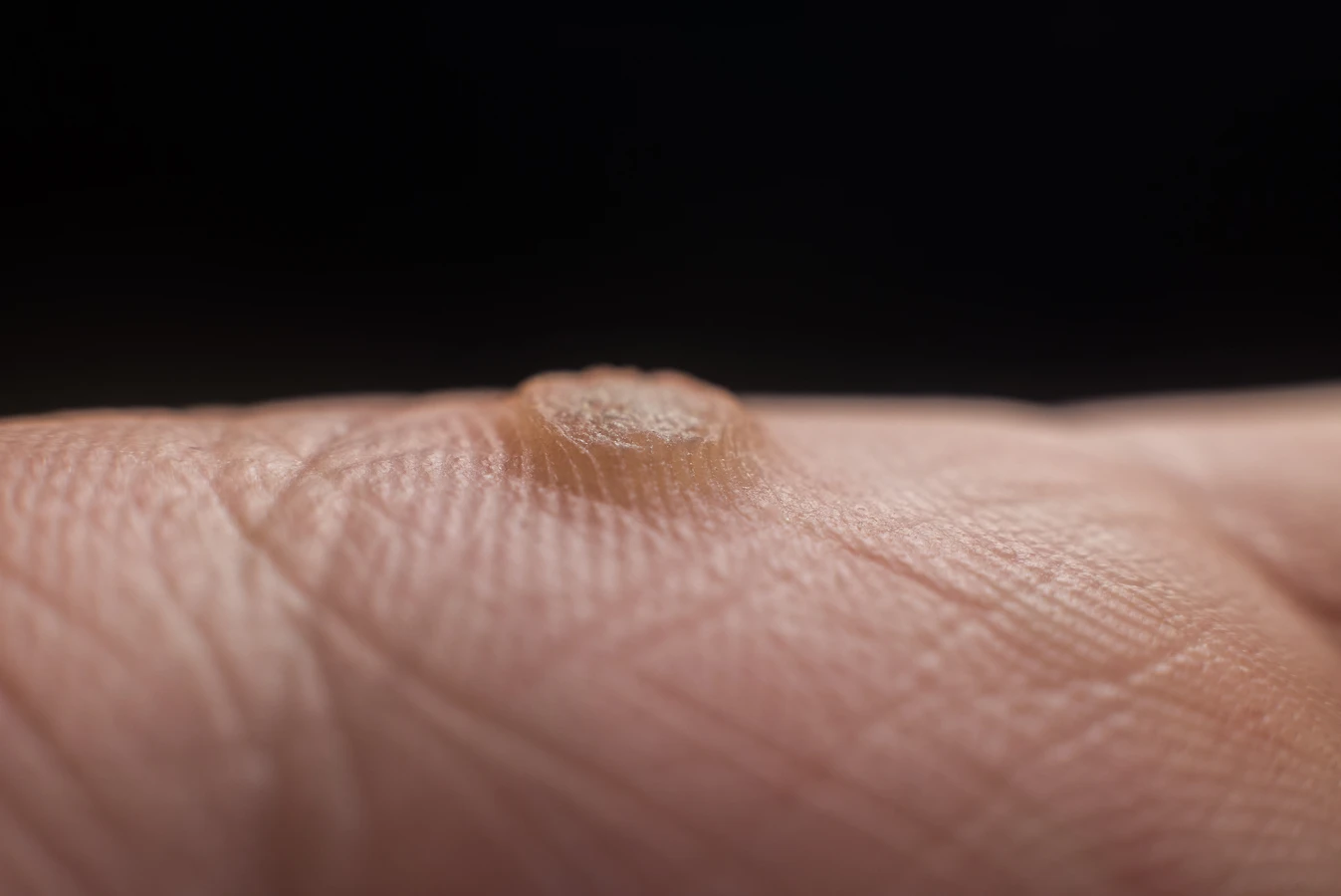
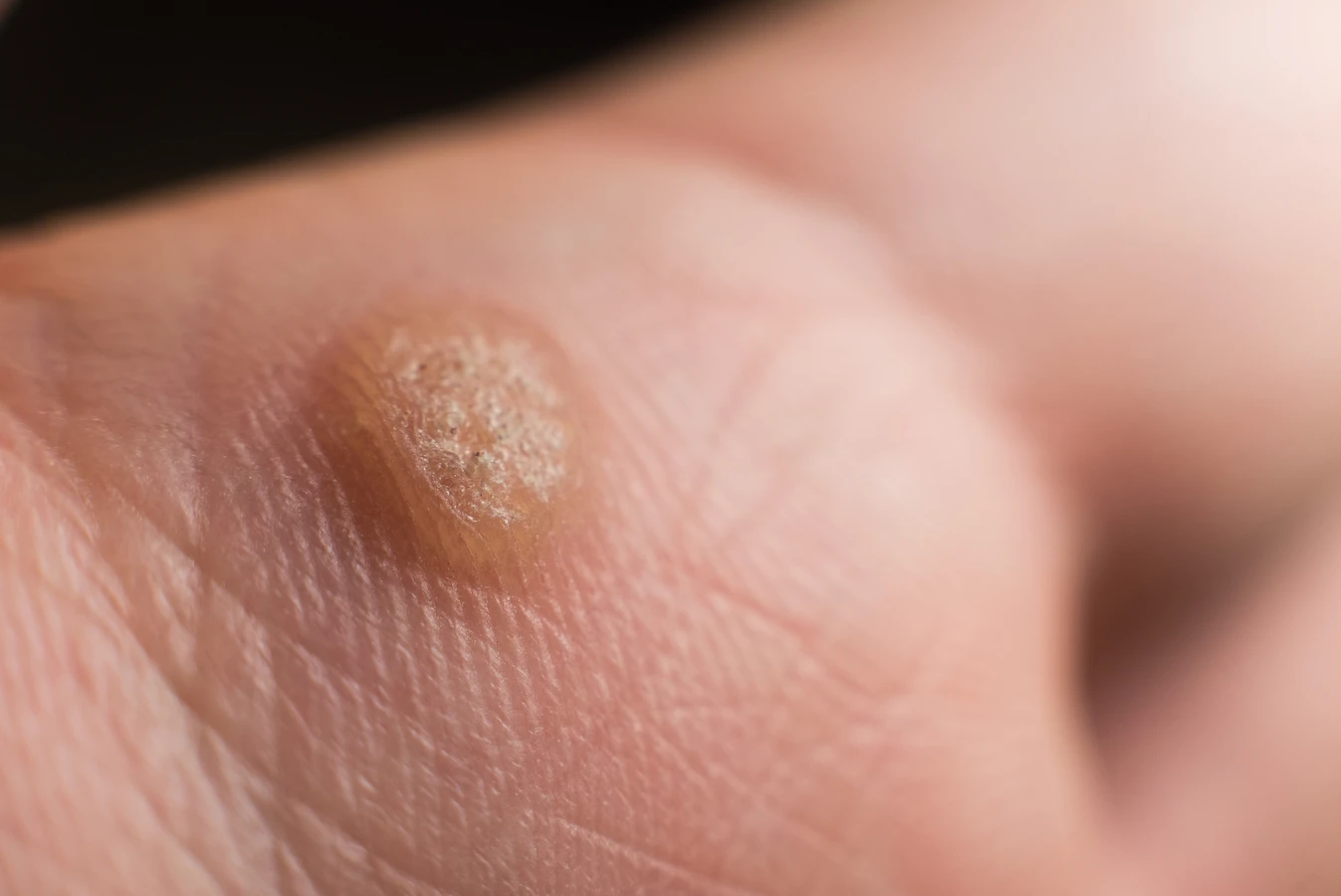
Rozpoznanie kurzajki zazwyczaj nie stanowi problemu. Mają one charakterystyczny wygląd, choć mogą się nieznacznie różnić w zależności od lokalizacji i typu wirusa. Najczęściej przybierają postać niewielkich, twardych i szorstkich grudek, często o nierównej powierzchni. Mogą mieć kolor skóry, być nieco ciemniejsze, a nawet brązowawe. Niektóre kurzajki mogą być pojedyncze, inne tworzą grupy, tzw. „mozaiki”. W niektórych przypadkach, zwłaszcza na stopach, kurzajki mogą wrastać w głąb skóry pod wpływem nacisku, co może powodować ból podczas chodzenia i utrudniać odróżnienie ich od odcisków. Charakterystycznym objawem, który pozwala odróżnić kurzajkę od odcisku, jest obecność drobnych, czarnych punkcików widocznych w jej wnętrzu. Są to zatkane naczynia krwionośne, które są typowe dla brodawek.
Główne przyczyny powstawania kurzajek i czynniki ryzyka
Jak już wspomniano, głównym sprawcą kurzajek jest wirus brodawczaka ludzkiego (HPV). Jednak samo zakażenie wirusem nie zawsze prowadzi do pojawienia się zmian skórnych. Kluczową rolę odgrywa tutaj stan naszego układu odpornościowego. Silny system immunologiczny jest w stanie skutecznie zwalczyć wirusa, zanim ten zdąży wywołać widoczne symptomy. W przypadku osłabienia odporności, wirus ma ułatwioną drogę do namnażania się i powodowania zmian skórnych.
Istnieje wiele czynników, które mogą przyczynić się do osłabienia odporności i zwiększyć podatność na infekcje HPV. Należą do nich między innymi: chroniczny stres, niedobory żywieniowe, brak odpowiedniej ilości snu, choroby przewlekłe, a także przyjmowanie niektórych leków immunosupresyjnych. W okresach obniżonej odporności, na przykład podczas przeziębienia czy grypy, ryzyko rozwoju kurzajek może być większe.
Wiek również ma znaczenie. Dzieci i młodzież, których układ odpornościowy nie jest jeszcze w pełni rozwinięty, są często bardziej podatne na infekcje HPV i częściej borykają się z kurzajkami. Z drugiej strony, osoby starsze, u których naturalnie dochodzi do pewnego osłabienia funkcji immunologicznych, również mogą być bardziej narażone. Szczególną grupą ryzyka są osoby z obniżoną odpornością z powodu chorób takich jak HIV/AIDS lub po przeszczepach narządów.
Wilgotne i ciepłe środowisko to idealne warunki do przetrwania i rozprzestrzeniania się wirusa HPV. Dlatego miejsca takie jak baseny, sauny, łaźnie, a także wspólne łazienki i przebieralnie, są potencjalnymi ogniskami zakażeń. Poruszanie się boso po mokrych podłogach w tych miejscach znacząco zwiększa ryzyko kontaktu z wirusem. Nawet drobne skaleczenia czy otarcia na stopach mogą ułatwić wirusowi wniknięcie do organizmu.
Wspomniane już uszkodzenia skóry odgrywają kluczową rolę w procesie infekcji. Wirus HPV nie jest w stanie przeniknąć przez zdrowy, nienaruszony naskórek. Dlatego wszelkie ranki, zadrapania, pęknięcia skóry, czy nawet suchość i łuszczenie się naskórka, stanowią dla niego otwartą drogę. Po wniknięciu do komórek naskórka, wirus zaczyna się namnażać, prowadząc do nadmiernego rogowacenia i powstania charakterystycznej zmiany skórnej, jaką jest kurzajka.
Należy również pamiętać o innych czynnikach sprzyjających powstawaniu kurzajek:
- Nawracające urazy skóry w jednym miejscu, które mogą osłabić lokalną barierę ochronną.
- Długotrwały kontakt skóry z wodą, który może zmiękczać naskórek i ułatwiać penetrację wirusa.
- Współdzielenie przedmiotów osobistego użytku, takich jak ręczniki, maszynki do golenia czy pilniki do paznokci, jeśli są one zanieczyszczone wirusem.
- Samoinfekcja, czyli przenoszenie wirusa z jednej części ciała na inną, na przykład poprzez drapanie istniejącej kurzajki.
Jak dochodzi do zarażenia kurzajkami i gdzie jest to najbardziej prawdopodobne
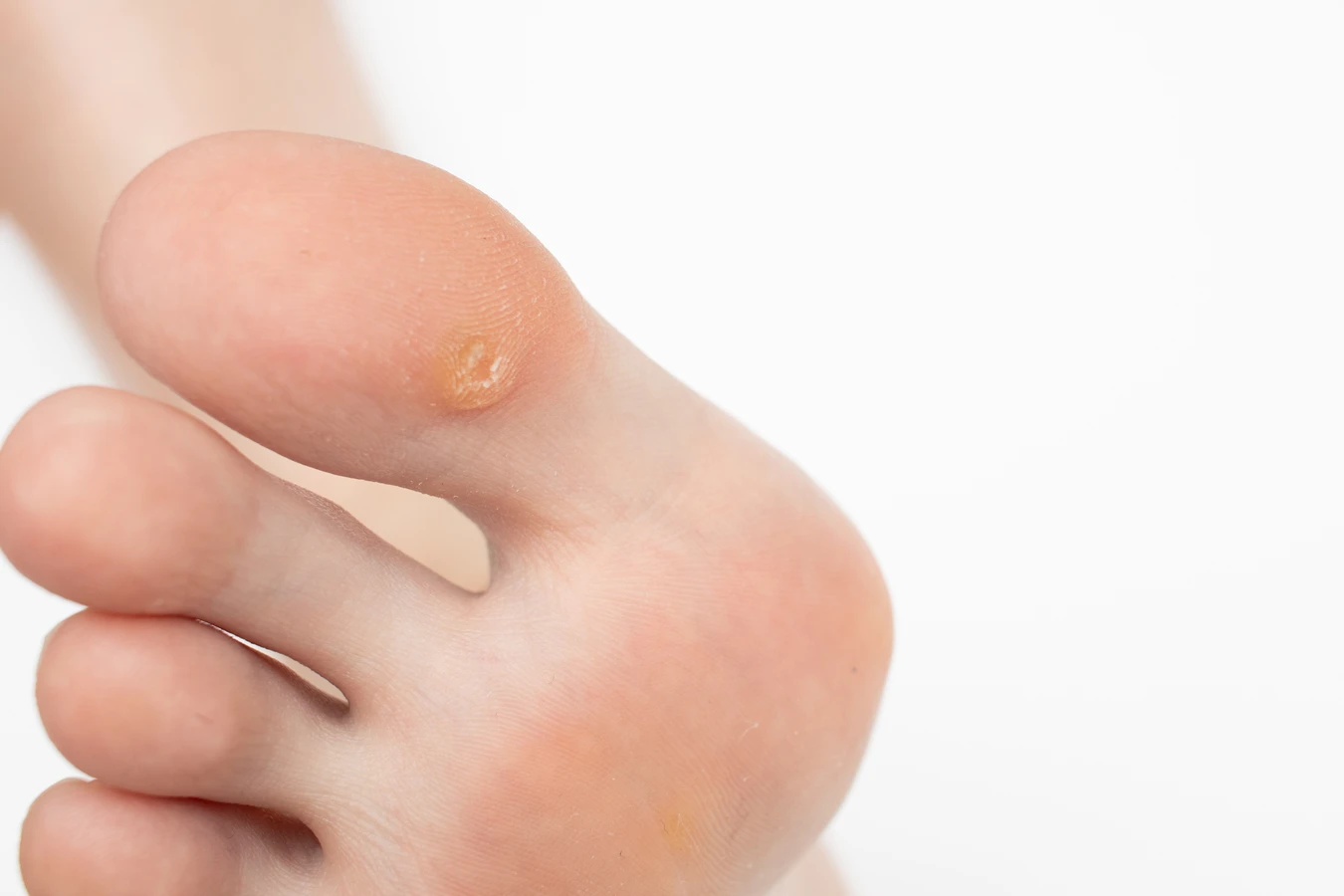
Najczęstszym sposobem przenoszenia wirusa jest kontakt skóra do skóry. Dotyczy to zarówno bezpośredniego dotykania kurzajki u osoby zarażonej, jak i kontaktu z powierzchniami, na których wirus mógł się utrzymać. Wirus HPV jest stosunkowo odporny na czynniki zewnętrzne i może przetrwać na przedmiotach codziennego użytku przez pewien czas. Dlatego dzielenie się ręcznikami, pościelą, ubraniami czy narzędziami do pielęgnacji ciała (np. pilniki do paznokci, pumeks) może prowadzić do przeniesienia infekcji.
Miejsca publiczne o podwyższonej wilgotności i temperaturze stanowią idealne środowisko dla wirusa HPV. Do takich miejsc zaliczamy przede wszystkim:
- Baseny i aquaparki: Woda, wysoka wilgotność i ciepło sprzyjają namnażaniu się wirusa. Chodzenie boso po mokrych posadzkach jest tu szczególnie ryzykowne.
- Sauny i łaźnie: Podobnie jak na basenach, wysoka temperatura i wilgotność tworzą idealne warunki dla wirusa.
- Publiczne prysznice i szatnie: Wilgotne podłogi i możliwość kontaktu z zanieczyszczonymi powierzchniami zwiększają ryzyko.
- Siłownie i sale gimnastyczne: Sprzęt do ćwiczeń, maty, a także podłogi w szatniach mogą być siedliskiem wirusa, zwłaszcza jeśli nie są regularnie dezynfekowane.
Uszkodzenia skóry, nawet te najmniejsze, znacząco ułatwiają wirusowi HPV wniknięcie do organizmu. Drobne skaleczenia, otarcia, pęknięcia naskórka, odciski, czy nawet sucha i spękana skóra, mogą stanowić „furtkę” dla wirusa. Dlatego osoby, które często borykają się z problemami skórnymi, takie jak egzema czy łuszczyca, mogą być bardziej podatne na infekcje HPV.
Istotną rolę odgrywa również tzw. samoinfekcja. Oznacza to, że osoba już posiadająca kurzajkę może nieświadomie przenosić wirusa na inne części swojego ciała. Dzieje się tak na przykład poprzez drapanie istniejącej zmiany, a następnie dotykanie innej, zdrowej partii skóry. Ten mechanizm jest szczególnie częsty u dzieci, które często nie zdają sobie sprawy z zagrożenia i bawiąc się, mogą nieświadomie rozprzestrzeniać wirusa.
Wirus HPV może być również przenoszony przez bezpośredni kontakt z zakażonymi powierzchniami w domu, jeśli jedna z osób w rodzinie ma kurzajki. Dotyczy to takich przedmiotów jak ręczniki, dywaniki łazienkowe, czy nawet deska sedesowa. Warto pamiętać, że HPV jest wirusem bardzo powszechnym i większość ludzi w pewnym momencie życia ma z nim kontakt. Jednak nie każda infekcja prowadzi do powstania widocznych kurzajek, głównie ze względu na działanie układu odpornościowego.
Profilaktyka i sposoby zapobiegania powstawaniu kurzajek
Zapobieganie powstawaniu kurzajek opiera się przede wszystkim na unikaniu kontaktu z wirusem HPV oraz na dbaniu o silny i sprawny układ odpornościowy. Choć całkowite wyeliminowanie ryzyka jest trudne ze względu na powszechność wirusa, stosowanie się do kilku prostych zasad może znacząco zmniejszyć prawdopodobieństwo zakażenia i rozwoju brodawek.
Higiena osobista jest absolutną podstawą w profilaktyce. Regularne mycie rąk, szczególnie po powrocie do domu, po skorzystaniu z toalety publicznej czy po kontakcie z osobami, które mogą być nosicielami wirusa, jest kluczowe. Ważne jest również, aby nie dzielić się osobistymi przedmiotami, takimi jak ręczniki, maszynki do golenia, czy pilniki do paznokci. W miejscach publicznych, szczególnie tam, gdzie występuje ryzyko kontaktu z wirusem, warto stosować obuwie ochronne.
W miejscach publicznych, gdzie ryzyko zakażenia jest podwyższone, takich jak baseny, sauny czy siłownie, należy zachować szczególną ostrożność. Zawsze zakładaj klapki lub inne obuwie ochronne na mokre podłogi. Po skorzystaniu z takich miejsc, dokładnie umyj i osusz stopy. Unikaj chodzenia boso po niepewnych powierzchniach. Po każdym kontakcie z wodą, warto dokładnie osuszyć skórę, zwłaszcza między palcami, aby zapobiec nadmiernemu nawilżeniu, które może ułatwić wirusowi wniknięcie.
System odpornościowy odgrywa kluczową rolę w obronie przed wirusem HPV. Osoby z silnym układem immunologicznym często potrafią skutecznie zwalczyć wirusa, zanim ten zdąży wywołać jakiekolwiek objawy. Dlatego tak ważne jest dbanie o ogólną kondycję organizmu. Do metod wspierających odporność należą:
- Zdrowa, zbilansowana dieta: Bogata w witaminy i minerały, zwłaszcza witaminę C, cynk i selen, które są ważne dla prawidłowego funkcjonowania układu odpornościowego.
- Odpowiednia ilość snu: Regenerujący sen jest niezbędny do prawidłowego funkcjonowania wszystkich układów organizmu, w tym odpornościowego.
- Regularna aktywność fizyczna: Umiarkowany wysiłek fizyczny poprawia krążenie i wspiera działanie układu odpornościowego.
- Unikanie stresu: Przewlekły stres osłabia organizm i czyni go bardziej podatnym na infekcje. Warto stosować techniki relaksacyjne.
W przypadku posiadania istniejącej kurzajki, ważne jest, aby nie drapać jej ani nie drapać ran po niej. Drapanie może prowadzić do rozprzestrzeniania wirusa na inne części ciała (samoinfekcja) lub do zakażenia innych osób. Jeśli kurzajka znajduje się w miejscu narażonym na otarcia, warto rozważyć jej leczenie, aby zapobiec dalszemu rozprzestrzenianiu się wirusa. W aptekach dostępne są różne preparaty do domowego leczenia kurzajek, które mogą być skuteczne, jeśli są stosowane zgodnie z zaleceniami.
Warto również pamiętać o szczepieniach przeciwko HPV. Chociaż szczepienia te są głównie ukierunkowane na zapobieganie rakowi szyjki macicy i innym nowotworom związanym z wirusem HPV, niektóre szczepy wirusa, które są objęte szczepieniem, mogą również powodować brodawki na skórze. Szczepienia te są zalecane zarówno dziewczętom, jak i chłopcom i mogą stanowić dodatkową formę ochrony przed infekcjami HPV.
Opcje leczenia kurzajek i kiedy warto udać się do lekarza
Kurzajki, choć zazwyczaj niegroźne, mogą być uciążliwe i estetycznie nieestetyczne. Na szczęście istnieje wiele metod leczenia, które pozwalają na skuteczne pozbycie się tych zmian skórnych. Wybór metody zależy od wielkości, lokalizacji i liczby kurzajek, a także od indywidualnych preferencji pacjenta i jego stanu zdrowia.
Wiele kurzajek można skutecznie wyleczyć domowymi sposobami, korzystając z preparatów dostępnych bez recepty w aptekach. Do najpopularniejszych metod należą:
- Preparaty na bazie kwasów (salicylowego, mlekowego): Działają keratolitycznie, zmiękczając i złuszczając zrogowaciałą tkankę kurzajki.
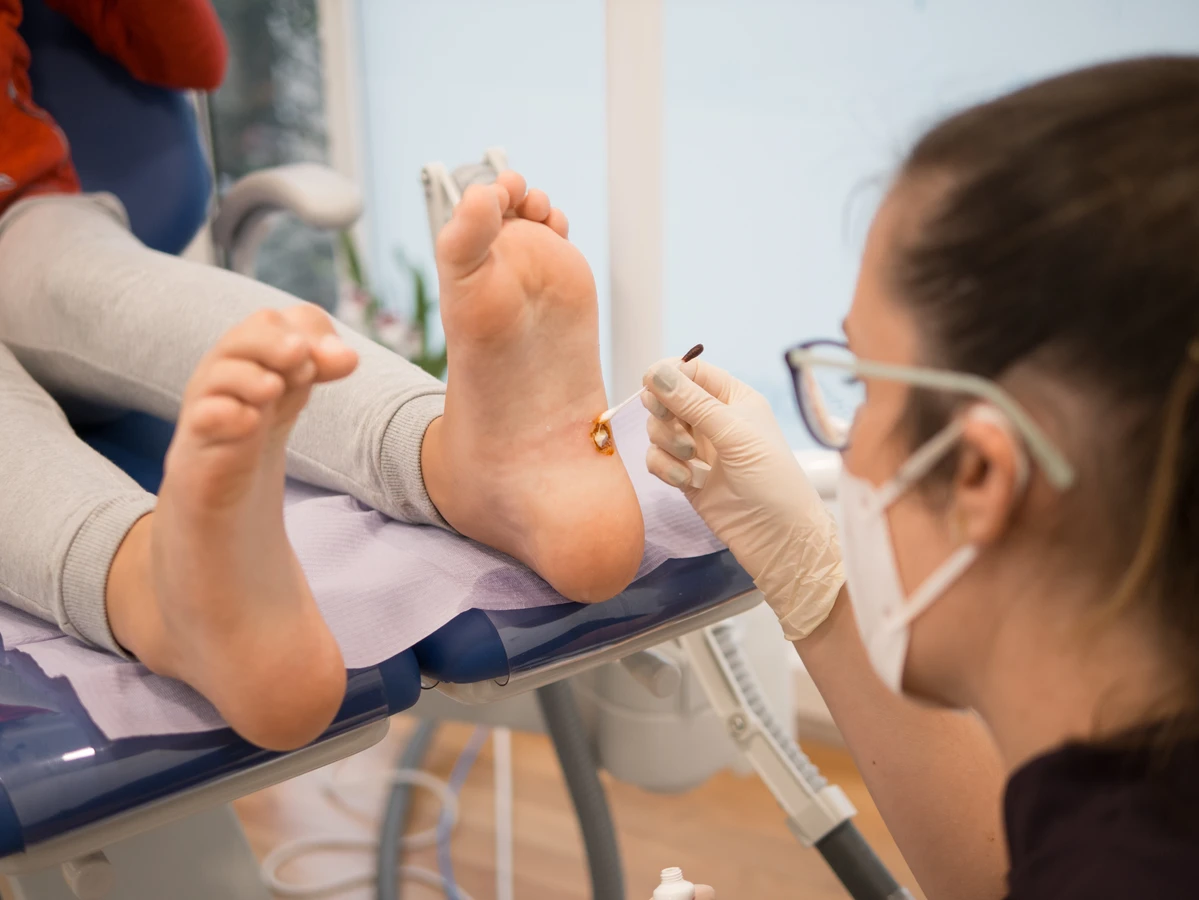
- Krioterapia domowa: Specjalne preparaty w sprayu, które zamrażają kurzajkę, podobnie jak zabieg przeprowadzany w gabinecie lekarskim.
- Plastry na kurzajki: Zawierają substancje aktywne, które stopniowo usuwają zmianę.
W przypadku trudniejszych do leczenia kurzajek lub gdy metody domowe nie przynoszą oczekiwanych rezultatów, warto skonsultować się z lekarzem, najczęściej dermatologiem. Lekarz może zaproponować bardziej zaawansowane metody leczenia, które są zazwyczaj bardziej skuteczne i szybsze:
Krioterapia polega na zamrożeniu kurzajki ciekłym azotem. Niska temperatura powoduje zniszczenie komórek wirusowych i martwicę tkanki, co prowadzi do samoistnego odpadnięcia zmiany. Zabieg może być nieco bolesny i wymagać kilku sesji. Laseroterapia wykorzystuje wiązkę lasera do precyzyjnego usuwania tkanki kurzajki. Metoda ta jest zazwyczaj szybka i skuteczna, choć może pozostawić niewielkie blizny. Elektrokoagulacja polega na wypaleniu kurzajki za pomocą prądu elektrycznego. Jest to metoda skuteczna, ale może być bolesna i również wiązać się z ryzykiem powstania blizn. Chirurgiczne wycięcie kurzajki jest stosowane w przypadkach opornych na inne metody leczenia. Jest to zabieg inwazyjny, który wymaga znieczulenia miejscowego i pozostawia bliznę.
Istnieją również inne, mniej popularne metody leczenia, takie jak immunoterapia, która polega na stymulowaniu układu odpornościowego do zwalczania wirusa, czy stosowanie niektórych leków przeciwwirusowych w postaci maści. Decyzję o wyborze konkretnej metody powinien podjąć lekarz po dokładnym zbadaniu pacjenta.
Kiedy należy udać się do lekarza? W pierwszej kolejności, gdy kurzajka jest bolesna, szybko rośnie, zmienia kolor, krwawi lub gdy występuje w miejscach wrażliwych, takich jak twarz czy okolice narządów płciowych. Szczególną ostrożność powinny zachować osoby z osłabionym układem odpornościowym (np. chorzy na cukrzycę, HIV), ponieważ kurzajki mogą być u nich trudniejsze do wyleczenia i mogą świadczyć o poważniejszych problemach zdrowotnych. Również w przypadku wątpliwości co do diagnozy, czyli gdy nie jesteśmy pewni, czy zmiana skórna to faktycznie kurzajka, wizyta u lekarza jest konieczna. Lekarz pomoże postawić prawidłową diagnozę i dobrać najskuteczniejszą metodę leczenia, zapobiegając jednocześnie ewentualnym powikłaniom.