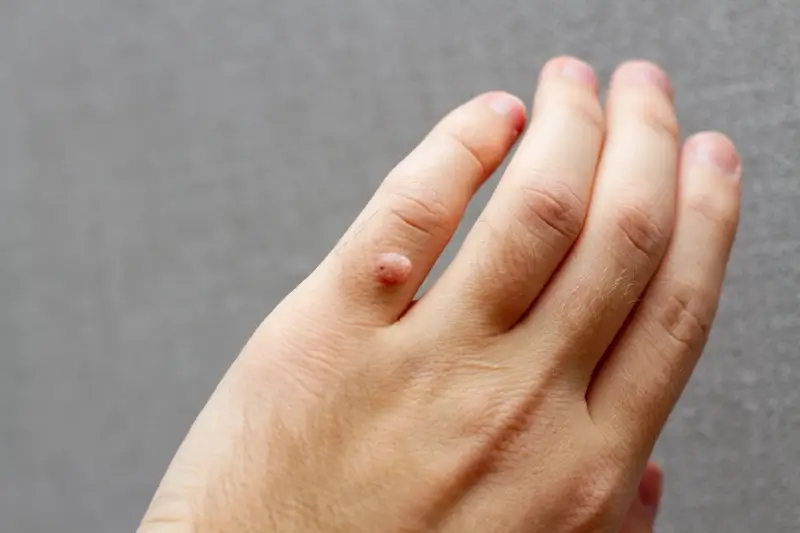
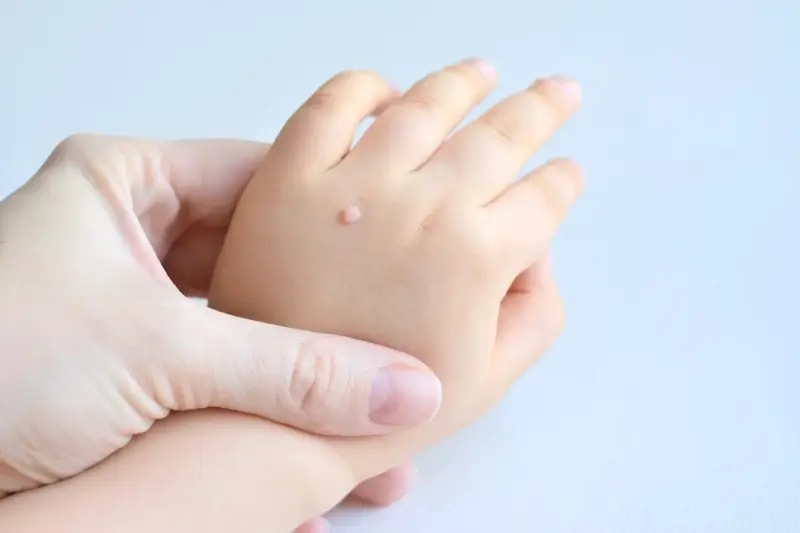
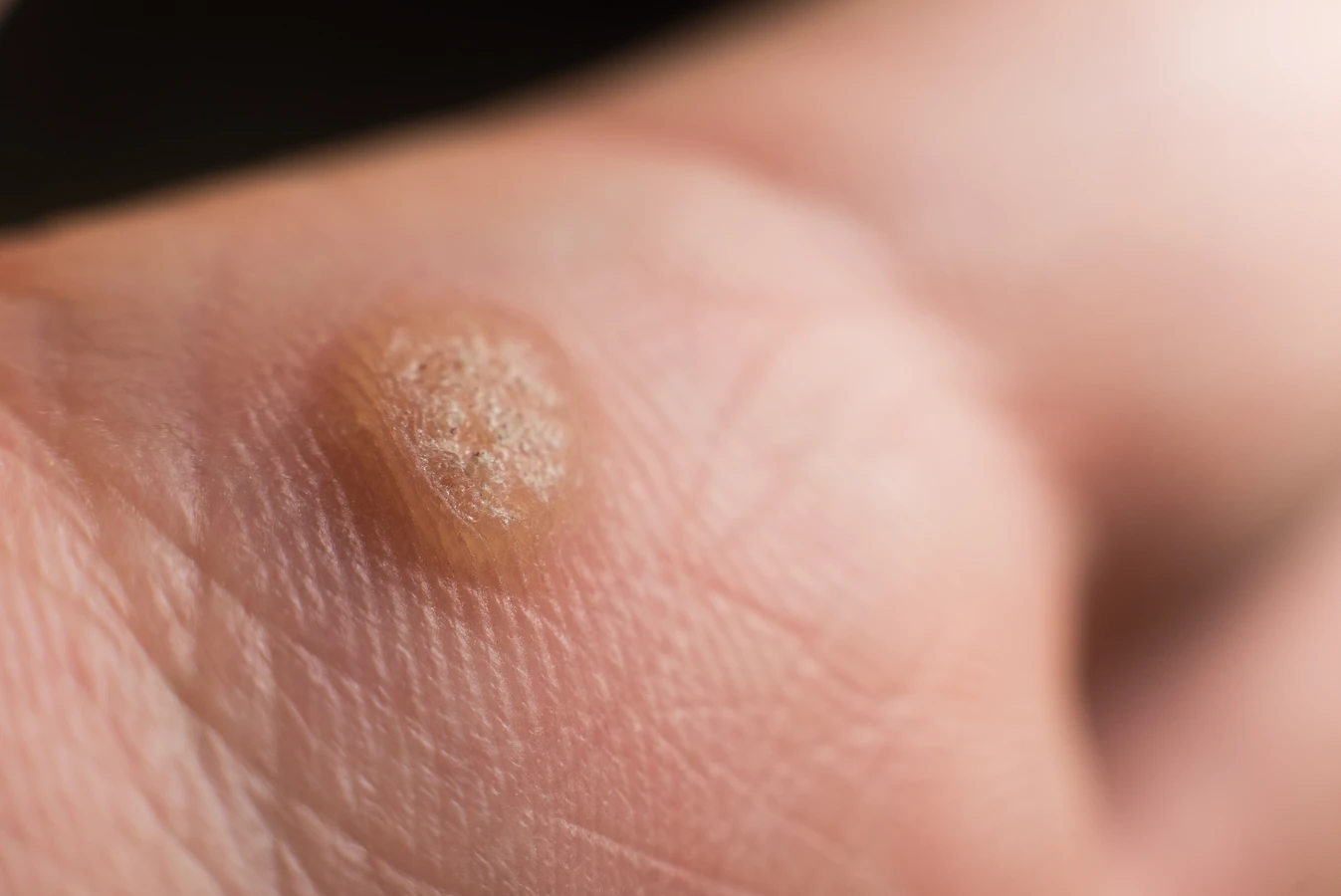
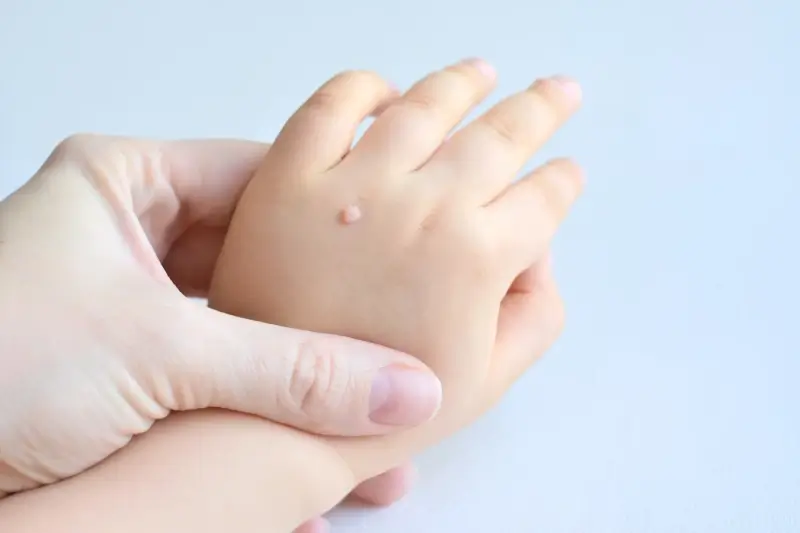
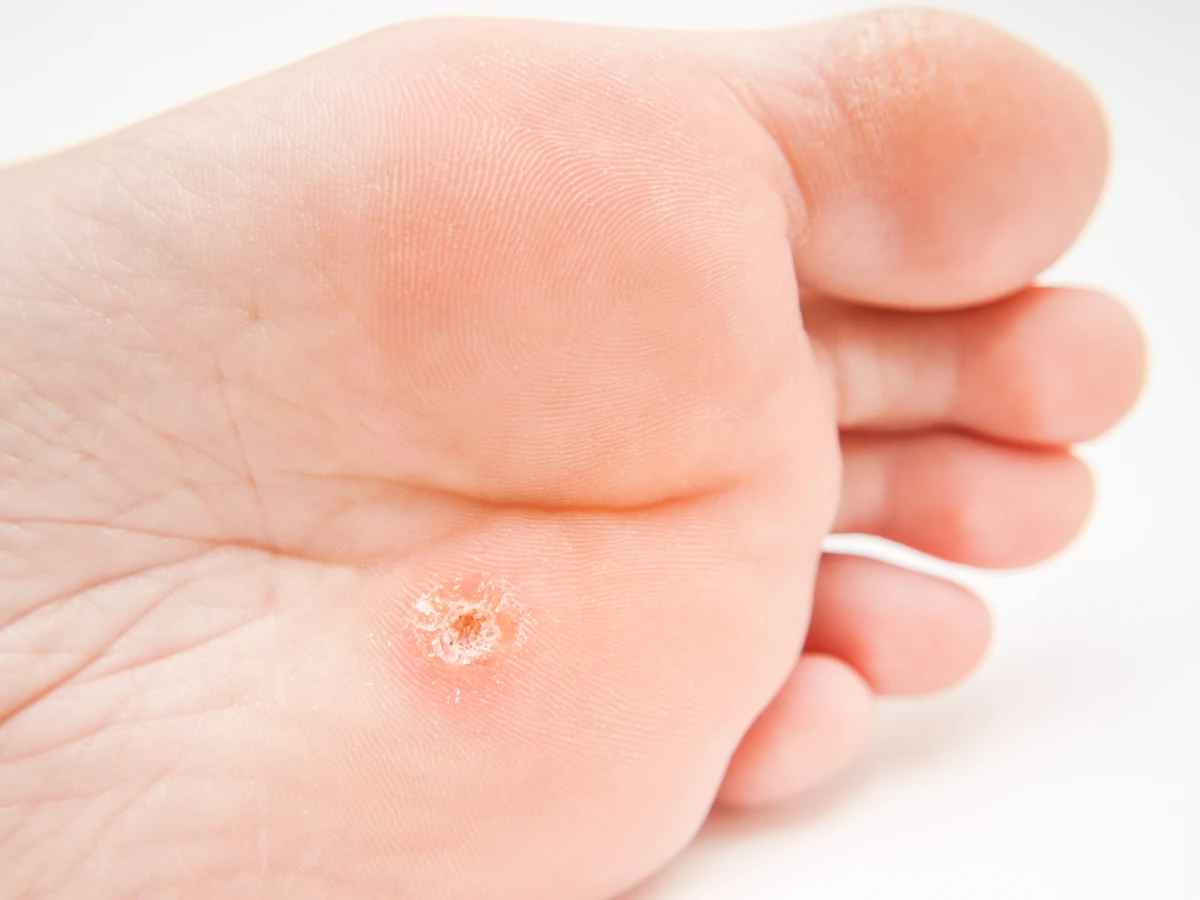
Początek kurzajki, choć często bagatelizowany, jest kluczowym momentem w procesie rozwoju tej powszechnej zmiany skórnej. Zrozumienie, jak wygląda pierwszy etap jej powstawania, pozwala na szybszą reakcję i potencjalnie łatwiejsze leczenie. Kurzajki, znane również jako brodawki, wywoływane są przez wirus brodawczaka ludzkiego (HPV). Wirus ten wnika do naskórka przez mikrouszkodzenia skóry, takie jak zadrapania czy drobne ranki, które mogą być niewidoczne gołym okiem. Okres inkubacji wirusa jest zmienny i może trwać od kilku tygodni do kilku miesięcy, zanim pojawią się pierwsze widoczne objawy. To właśnie ten okres poprzedza pojawienie się pierwszych symptomów, które mogą być mylone z innymi zmianami skórnymi.
Pierwotne stadium rozwoju kurzajki często charakteryzuje się bardzo subtelnymi zmianami. Skóra w miejscu infekcji może stać się lekko szorstka, nieznacznie zgrubiała lub delikatnie uniesiona. Początkowo zmiana może mieć kolor zbliżony do naturalnego odcienia skóry, co utrudnia jej zauważenie. Nie towarzyszy jej zazwyczaj ból ani świąd, co sprawia, że wiele osób ignoruje te pierwsze symptomy, zakładając, że to chwilowe podrażnienie. Wirus HPV preferuje wilgotne i ciepłe środowiska, dlatego kurzajki często pojawiają się na dłoniach, stopach, a także w okolicach intymnych. Kluczowe jest obserwowanie zmian skórnych i reagowanie na wszelkie niepokojące nieprawidłowości, zwłaszcza jeśli mamy tendencję do częstego kontaktu z miejscami publicznymi, gdzie wirus może się łatwo rozprzestrzeniać.
Ważne jest, aby zrozumieć, że początek kurzajki to nie tylko kwestia estetyczna, ale także potencjalne źródło dalszego rozprzestrzeniania się wirusa. Wczesne wykrycie i odpowiednie działania mogą zapobiec rozwojowi bardziej rozległych zmian i uniknąć zarażenia innych osób. Brak szybkiej reakcji może prowadzić do tego, że jedna, niewielka zmiana przerodzi się w wiele nowych brodawek, a także utrudni późniejsze leczenie. Warto podkreślić, że wirus HPV jest bardzo powszechny i większość osób w pewnym momencie życia ma z nim kontakt, jednak nie u każdego rozwija się kurzajka. Odporność organizmu odgrywa tu kluczową rolę.
Wczesne objawy kurzajki i jak je odróżnić od innych zmian
Rozpoznanie wczesnych objawów kurzajki jest kluczowe dla skutecznego leczenia i zapobiegania jej rozprzestrzenianiu się. Na samym początku, kiedy wirus HPV zaczyna atakować naskórek, możemy zaobserwować niewielkie zgrubienie skóry. Często jest ono płaskie i gładkie, a jego kolor jest niemal identyczny z otaczającą skórą, co sprawia, że jest trudne do zauważenia. W niektórych przypadkach początek kurzajki może przypominać małe, cieliste lub lekko różowe kropki, które z czasem zaczynają się powiększać i nabierać charakterystycznej, chropowatej powierzchni. Zmiana może być również lekko uniesiona ponad powierzchnię skóry.
Często początkowe stadia kurzajek mylone są z innymi, mniej groźnymi zmianami skórnymi, takimi jak odciski, modzele czy nawet małe pryszcze. Kluczową różnicą jest jednak to, że kurzajka jest infekcją wirusową, która ma tendencję do powolnego wzrostu i zmiany tekstury skóry. Odciski zazwyczaj są wynikiem nacisku i tarcia, mają twardy, żółtawy rdzeń i często są bolesne przy ucisku. Modzele to również wynik tarcia, ale są zazwyczaj bardziej rozległe i mają jednolitą, gładką powierzchnię. Pryszcze są zmianami zapalnymi, często zaczerwienionymi i wypełnionymi ropą.
Aby odróżnić początek kurzajki od innych zmian, warto zwrócić uwagę na kilka cech:
- Tekstura: Kurzajki zazwyczaj stają się stopniowo szorstkie i nierówne, podczas gdy odciski i modzele pozostają gładkie.
- Widoczne naczynia krwionośne: W miarę rozwoju kurzajki, na jej powierzchni mogą pojawić się drobne, czarne punkciki. Są to zatrzymane naczynia krwionośne, które są charakterystycznym objawem brodawki.
- Brak wyraźnego rdzenia: W przeciwieństwie do odcisków, kurzajki zazwyczaj nie mają widocznego, twardego rdzenia.
- Lokalizacja: Kurzajki często pojawiają się w miejscach, gdzie skóra jest narażona na kontakt z wirusem, np. na dłoniach, palcach, stopach, łokciach.
- Rozprzestrzenianie się: Jedna kurzajka może z czasem prowadzić do powstania kolejnych, tzw. brodawek satelitarnych.
Jeśli mamy wątpliwości co do charakteru zmiany skórnej, zawsze najlepiej skonsultować się z lekarzem dermatologiem. Profesjonalna diagnoza pozwoli na szybkie rozpoczęcie odpowiedniego leczenia i uniknięcie potencjalnych powikłań.
Gdzie najczęściej pojawia się początek kurzajki na ciele człowieka
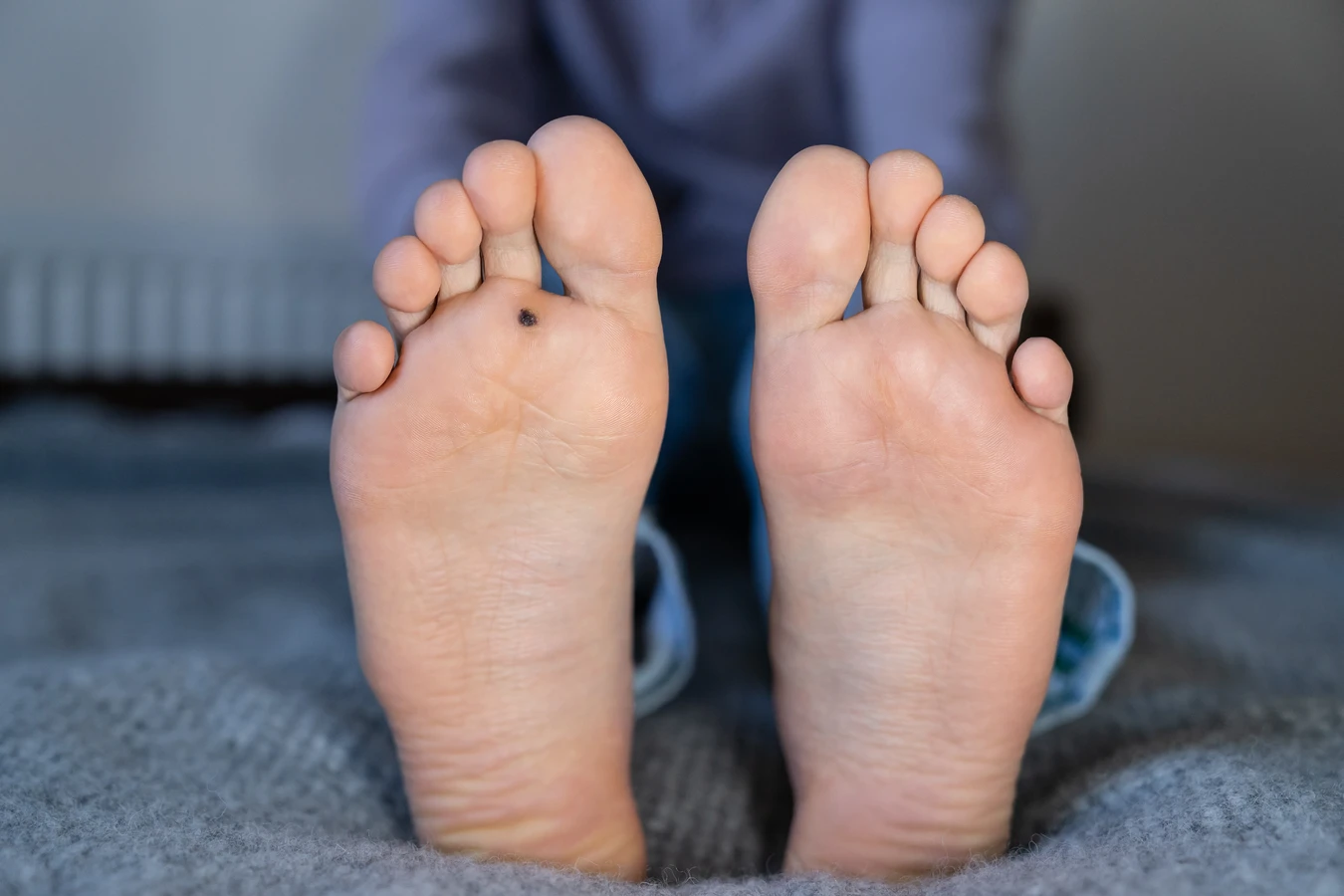
Szczególnie narażone są miejsca, gdzie skóra jest cieńsza lub gdzie występują mikrouszkodzenia. Drobne skaleczenia, zadrapania, pęknięcia naskórka stanowią bramę dla wirusa. Na dłoniach, początek kurzajki może pojawić się jako pojedyncza, niewielka zmiana na wierzchu dłoni, na palcach, a nawet pod paznokciami. W tej ostatniej lokalizacji, czyli pod paznokciem lub wokół niego, kurzajki są szczególnie uciążliwe i mogą powodować ból oraz utrudniać normalne funkcjonowanie.
Inną bardzo częstą lokalizacją jest obszar stóp, zwłaszcza podeszwy. Chodzenie boso w miejscach publicznych, takich jak baseny, sauny, siłownie czy szatnie, znacząco zwiększa ryzyko infekcji. Na stopach, początek kurzajki może przybierać formę brodawek podeszwowych, które często są płaskie i wciśnięte w skórę pod naciskiem chodzenia. Mogą one być mylone z odciskami, jednak ich charakterystyczna, lekko ziarnista powierzchnia i czasem widoczne czarne punkciki (zastygłe naczynia krwionośne) wskazują na ich wirusowe pochodzenie. Brodawki na stopach mogą być bolesne, zwłaszcza podczas chodzenia.
Poza dłońmi i stopami, początek kurzajki może pojawić się również na łokciach i kolanach. Są to miejsca, które często ulegają otarciom i uderzeniom, tworząc idealne warunki do wnikania wirusa. U dzieci, brodawki często lokalizują się na twarzy, zwłaszcza wokół ust i nosa, co jest związane z ich nawykiem dotykania twarzy brudnymi rękami. Warto również wspomnieć o brodawkach płciowych, które są wywoływane przez specyficzne typy wirusa HPV i pojawiają się w okolicach intymnych. Ich początek również może być subtelny, przypominając niewielkie grudki.
Co robić, gdy zauważymy pierwsze symptomy kurzajki na skórze
Zauważenie pierwszych symptomów kurzajki na skórze to sygnał, aby nie zwlekać z działaniem. Choć początkowe zmiany mogą wydawać się niegroźne, wirus HPV ma tendencję do rozprzestrzeniania się i powstawania kolejnych brodawek, a także może być trudniejszy do wyleczenia, gdy się rozrośnie. Pierwszym i najważniejszym krokiem jest dokładna obserwacja zmiany. Zwróć uwagę na jej wielkość, kształt, kolor i teksturę. Czy jest lekko uniesiona? Czy jej powierzchnia jest szorstka? Czy widać na niej drobne, czarne punkciki?
Jeśli zmiana budzi Twoje wątpliwości lub przypomina opis początkowej kurzajki, warto skonsultować się z lekarzem, najlepiej dermatologiem. Profesjonalna diagnoza jest kluczowa, aby upewnić się, że nie mamy do czynienia z innym, potencjalnie groźniejszym schorzeniem skóry. Lekarz będzie w stanie ocenić charakter zmiany i zaproponować najskuteczniejszą metodę leczenia. Nie należy samodzielnie próbować wycinać lub zdrapywać kurzajek, ponieważ może to prowadzić do zakażenia, bliznowacenia, a także do rozprzestrzenienia wirusa na inne części ciała.
W przypadku potwierdzenia, że mamy do czynienia z początkową kurzajką, można rozważyć różne metody leczenia, w zależności od lokalizacji i wielkości zmiany, a także od indywidualnych predyspozycji pacjenta. Istnieje kilka opcji, które można rozważyć:
- Domowe sposoby i preparaty dostępne bez recepty: Na rynku dostępne są liczne preparaty do samodzielnego stosowania, takie jak plastry, płyny czy żele zawierające substancje keratolityczne (np. kwas salicylowy), które pomagają złuszczać naskórek i usuwać brodawkę. Należy jednak stosować je zgodnie z instrukcją i zachować ostrożność, aby nie uszkodzić zdrowej skóry wokół zmiany.
- Krioterapia (wymrażanie): Jest to jedna z najpopularniejszych metod leczenia kurzajek, polegająca na zamrożeniu zmiany za pomocą ciekłego azotu. Zabieg ten można przeprowadzić w gabinecie lekarskim lub w niektórych aptekach dostępne są zestawy do samodzielnego stosowania. Wymrażanie może wymagać kilku powtórzeń.
- Leczenie farmakologiczne w gabinecie lekarskim: Dermatolog może zastosować silniejsze środki chemiczne, takie jak podofilotoksyna czy immunoterapię (np. podanie interferonu), które stymulują układ odpornościowy do walki z wirusem.
- Usunięcie chirurgiczne: W przypadkach opornych na inne metody leczenia, kurzajkę można usunąć chirurgicznie za pomocą skalpela lub elektrokoagulacji. Jest to zabieg wykonywany w znieczuleniu miejscowym.
Niezależnie od wybranej metody, kluczowe jest cierpliwość i konsekwencja w leczeniu. Ważne jest również przestrzeganie zasad higieny, aby zapobiec rozprzestrzenianiu się wirusa i nawrotom choroby. Unikaj dotykania kurzajek i po kontakcie z nimi dokładnie umyj ręce.
Czy początek kurzajki jest zaraźliwy i jak się chronić
Tak, początek kurzajki jest zaraźliwy i może stanowić źródło infekcji dla innych osób, a także dla samego zakażonego. Wirus brodawczaka ludzkiego (HPV), który jest przyczyną powstawania kurzajek, przenosi się przez bezpośredni kontakt ze skórą osoby zainfekowanej lub przez kontakt z przedmiotami, które miały z nią styczność. Dlatego też, nawet najmniejsza, dopiero co rozwijająca się zmiana na skórze może już zawierać aktywne wirusy, które mogą zainfekować kolejne osoby.
Szczególnie narażone są miejsca, gdzie wirus może łatwo się rozwijać i przenosić. Wilgotne i ciepłe środowiska, takie jak baseny, sauny, szatnie, czy łaźnie publiczne, są idealnymi miejscami do transmisji HPV. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko zarażenia się wirusem, a następnie rozwinięcia kurzajek, zwłaszcza na stopach. Również wspólne korzystanie z ręczników, obuwia czy przyborów higienicznych może prowadzić do przeniesienia wirusa.
Aby chronić siebie i innych przed zarażeniem wirusem HPV i rozwojem kurzajek, należy przestrzegać kilku podstawowych zasad:
- Unikaj bezpośredniego kontaktu z kurzajkami: Nie dotykaj swoich kurzajek ani kurzajek innych osób. Jeśli musisz je dotknąć (np. podczas aplikacji leku), po kontakcie dokładnie umyj ręce wodą z mydłem.
- Dbaj o higienę osobistą: Regularne mycie rąk jest kluczowe, zwłaszcza po powrocie do domu, przed jedzeniem i po skorzystaniu z toalety.
- Zachowaj ostrożność w miejscach publicznych: W basenach, saunach, siłowniach i innych miejscach o podwyższonym ryzyku zawsze noś klapki lub inne obuwie ochronne.
- Nie dziel się osobistymi przedmiotami: Unikaj wspólnego korzystania z ręczników, obuwia, skarpetek czy przyborów higienicznych.
- Zadbaj o stan skóry: Staraj się unikać skaleczeń, zadrapań i otarć skóry, ponieważ mikrouszkodzenia ułatwiają wirusowi wnikanie do organizmu. W przypadku pojawienia się takich ran, dokładnie je oczyść i zabezpiecz.
- W przypadku posiadania kurzajki: Stosuj odpowiednie leczenie, aby jak najszybciej pozbyć się zmiany i zmniejszyć ryzyko jej rozprzestrzeniania się. Używaj dedykowanych preparatów i unikaj samodzielnych prób usuwania brodawki.
- Wzmocnij odporność: Ogólna kondycja organizmu i silny układ odpornościowy mogą pomóc w walce z wirusem HPV i zapobiec rozwojowi lub nawrotom kurzajek. Zdrowa dieta, odpowiednia ilość snu i aktywność fizyczna są ważne.
Pamiętaj, że nawet po skutecznym wyleczeniu kurzajki, wirus HPV może pozostać w organizmie w stanie uśpienia, co oznacza, że istnieje ryzyko nawrotu choroby w przyszłości. Dlatego też, profilaktyka i dbanie o higienę są kluczowe w długoterminowej perspektywie.
Co może powodować rozwój początkowej kurzajki na skórze
Rozwój początkowej kurzajki na skórze jest bezpośrednim wynikiem infekcji wirusem brodawczaka ludzkiego (HPV). Wirus ten jest bardzo powszechny i istnieje wiele jego typów, z których niektóre wywołują zmiany skórne w postaci brodawek. Kluczowym czynnikiem umożliwiającym wniknięcie wirusa do organizmu są mikrouszkodzenia skóry. Mogą to być niewidoczne gołym okiem zadrapania, skaleczenia, pęknięcia naskórka, a nawet suchość skóry, która sprzyja powstawaniu drobnych rysa. Kiedy wirus napotka takie „wejście”, może wniknąć do komórek naskórka i rozpocząć proces namnażania.
Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się pierwszych widocznych objawów, może być bardzo zróżnicowany. Zazwyczaj trwa on od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus powoli namnaża się w komórkach skóry, prowadząc do ich nieprawidłowego wzrostu i podziału. To właśnie te nieprawidłowości manifestują się jako stopniowo rozwijająca się zmiana, którą rozpoznajemy jako kurzajkę. Początkowo może być ona płaska i trudna do zauważenia, ale z czasem nabiera charakterystycznej, chropowatej tekstury i może się powiększać.
Istnieje wiele czynników, które mogą zwiększać ryzyko zarażenia wirusem HPV i tym samym sprzyjać rozwojowi początkowej kurzajki. Jednym z najważniejszych jest osłabiony układ odpornościowy. Osoby z obniżoną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, czy po prostu w okresach zwiększonego stresu, są bardziej podatne na infekcje wirusowe, w tym na HPV. Ich organizm ma trudności z efektywnym zwalczaniem wirusa, co ułatwia mu rozwój i manifestację w postaci kurzajek.
Innym istotnym czynnikiem jest wilgotne i ciepłe środowisko. Wirus HPV doskonale rozwija się w takich warunkach, dlatego też miejsca takie jak baseny, sauny, siłownie, czy wspólne łazienki są ogniskami potencjalnego zakażenia. Długotrwałe narażenie skóry na wilgoć, na przykład przez noszenie nieoddychającego obuwia, może również sprzyjać rozwojowi kurzajek, zwłaszcza na stopach. Dodatkowo, częsty kontakt skóry z powierzchniami, na których mogą znajdować się wirusy, zwiększa prawdopodobieństwo infekcji. Dotyczy to zwłaszcza osób, które mają kontakt z dużą liczbą osób lub często przebywają w miejscach publicznych.
Warto również wspomnieć o czynniku genetycznym. Chociaż nie ma bezpośredniej predyspozycji genetycznej do posiadania kurzajek, pewne cechy immunologiczne mogą sprawić, że niektóre osoby są bardziej podatne na infekcje wirusowe. Wreszcie, nie można zapominać o braku higieny. Niedostateczne mycie rąk, zwłaszcza po kontakcie z potencjalnie zainfekowanymi powierzchniami lub osobami, jest prostą drogą do przeniesienia wirusa na własną skórę. Samodzielne drapanie lub próby usunięcia kurzajki mogą prowadzić do rozprzestrzeniania się wirusa na inne części ciała, tworząc kolejne zmiany.
Czy początek kurzajki może zniknąć samoistnie bez leczenia
To jedno z najczęściej zadawanych pytań dotyczących kurzajek i odpowiedź brzmi: tak, początek kurzajki jak najbardziej może zniknąć samoistnie bez leczenia. Jest to zjawisko, które wynika z działania układu odpornościowego organizmu. Wirus brodawczaka ludzkiego (HPV), który wywołuje kurzajki, jest intruzem, z którym organizm w końcu potrafi sobie poradzić. Gdy układ odpornościowy rozpozna obecność wirusa i uruchomi odpowiednią reakcję obronną, może doprowadzić do obumarcia komórek zainfekowanych wirusem, a w konsekwencji do samoistnego zaniku kurzajki.
Proces ten może jednak trwać bardzo długo. Okres, po którym kurzajka może zniknąć samoistnie, jest bardzo zróżnicowany i może wynosić od kilku miesięcy do nawet kilku lat. Zależy to od wielu czynników, takich jak typ wirusa HPV, jego zjadliwość, lokalizacja kurzajki, a przede wszystkim od siły i efektywności układu odpornościowego danej osoby. U dzieci, których układ odpornościowy jest zazwyczaj bardziej dynamiczny, samoistne ustępowanie kurzajek jest częstsze i zachodzi szybciej niż u osób dorosłych. U osób z osłabioną odpornością, kurzajki mogą utrzymywać się znacznie dłużej, a nawet rozprzestrzeniać.
Warto jednak pamiętać, że samoistne ustępowanie kurzajek nie jest regułą i nie zawsze można na nie liczyć. Istnieje ryzyko, że kurzajka będzie się powiększać, rozprzestrzeniać na inne części ciała, a także stawać się coraz trudniejsza do wyleczenia. Dodatkowo, kurzajki mogą być bolesne, powodować dyskomfort, a także stanowić problem estetyczny. W przypadku brodawek płciowych, które są wywoływane przez inne typy HPV, samoistne ustępowanie jest rzadsze, a ryzyko powikłań znacznie wyższe, dlatego w ich przypadku leczenie jest zazwyczaj zalecane.
Decyzja o podjęciu leczenia powinna być zawsze indywidualna. Jeśli kurzajka jest mała, nie powoduje bólu ani dyskomfortu, a układ odpornościowy funkcjonuje prawidłowo, można rozważyć obserwację. Jednak w przypadku, gdy zmiana jest duża, szybko rośnie, jest bolesna, znajduje się w widocznym miejscu lub stanowi powód do niepokoju, zalecana jest konsultacja z lekarzem. Szybkie podjęcie leczenia może zapobiec rozprzestrzenianiu się wirusa, uniknąć powstawania blizn po długotrwałym stanie zapalnym i przyspieszyć proces pozbycia się niechcianej zmiany skórnej. Poza tym, nawet jeśli kurzajka zniknie samoistnie, warto zachować czujność i dbać o profilaktykę, ponieważ wirus HPV może pozostawać w organizmie.
Jak wygląda początek kurzajki i dlaczego warto szybko reagować
Początek kurzajki to zazwyczaj niewielka, często niemal niewidoczna zmiana skórna, która może być łatwo przeoczona. Na tym etapie charakteryzuje się ona subtelnym zgrubieniem naskórka, czasem lekko szorstką powierzchnią i kolorem zbliżonym do odcienia skóry. Może przybierać formę małej kropki, grudki lub lekkiego uniesienia. Brak bólu czy swędzenia sprawia, że wiele osób bagatelizuje te pierwsze symptomy, uznając je za chwilowe podrażnienie lub odcisk. Jednak właśnie w tym wczesnym stadium, reakcja ma największe znaczenie dla skuteczności i łatwości leczenia.
Dlaczego warto szybko reagować, gdy tylko zauważymy początek kurzajki? Powodów jest kilka, a wszystkie są związane z charakterystyką wirusa HPV, który jest przyczyną tej zmiany. Po pierwsze, wirus HPV ma tendencję do rozprzestrzeniania się. Jedna, niewielka kurzajka może z czasem przekształcić się w wiele nowych brodawek, które mogą pojawić się w okolicy pierwotnej zmiany (brodawki satelitarne) lub w innych miejscach na ciele, gdzie wirus zostanie przeniesiony przez kontakt. Szybkie leczenie ogranicza tę tendencję do rozprzestrzeniania się.
Po drugie, im mniejsza i świeższa kurzajka, tym zazwyczaj łatwiejsza do usunięcia. Wczesne stadia zmian wirusowych są często bardziej podatne na dostępne metody leczenia, takie jak preparaty dostępne bez recepty czy krioterapia. Im dłużej kurzajka jest obecna na skórze, tym głębiej może się zakorzenić, a naskórek nad nią staje się grubszy, co może utrudniać penetrację substancji leczniczych i wymagać bardziej inwazyjnych metod. Czasem długotrwałe obecność kurzajki może prowadzić do powstawania blizn po jej usunięciu.
Po trzecie, kurzajki mogą być źródłem zakażenia dla innych osób. Wirus HPV jest wysoce zaraźliwy, a nawet początkowa, mała zmiana może już zawierać aktywne cząsteczki wirusa. Szybkie podjęcie leczenia minimalizuje ryzyko przeniesienia infekcji na członków rodziny, przyjaciół czy innych osób, z którymi mamy kontakt, zwłaszcza w miejscach publicznych. Dotyczy to w szczególności dzieci, które często mają kontakt z innymi dziećmi i mogą nieumyślnie przenosić wirusa.
Wreszcie, należy pamiętać, że niektóre typy wirusa HPV mogą być związane z wyższym ryzykiem rozwoju nowotworów, zwłaszcza w przypadku brodawek płciowych. Chociaż brodawki skórne zazwyczaj nie są groźne, zawsze warto zachować czujność i skonsultować się z lekarzem, gdy tylko zauważymy niepokojącą zmianę skórną. Szybka diagnoza pozwala na wdrożenie odpowiedniego leczenia i wykluczenie innych, potencjalnie poważniejszych schorzeń. Dlatego też, obserwacja skóry i szybka reakcja na pojawienie się nawet niewielkich zmian jest kluczowa dla zachowania zdrowia i komfortu.