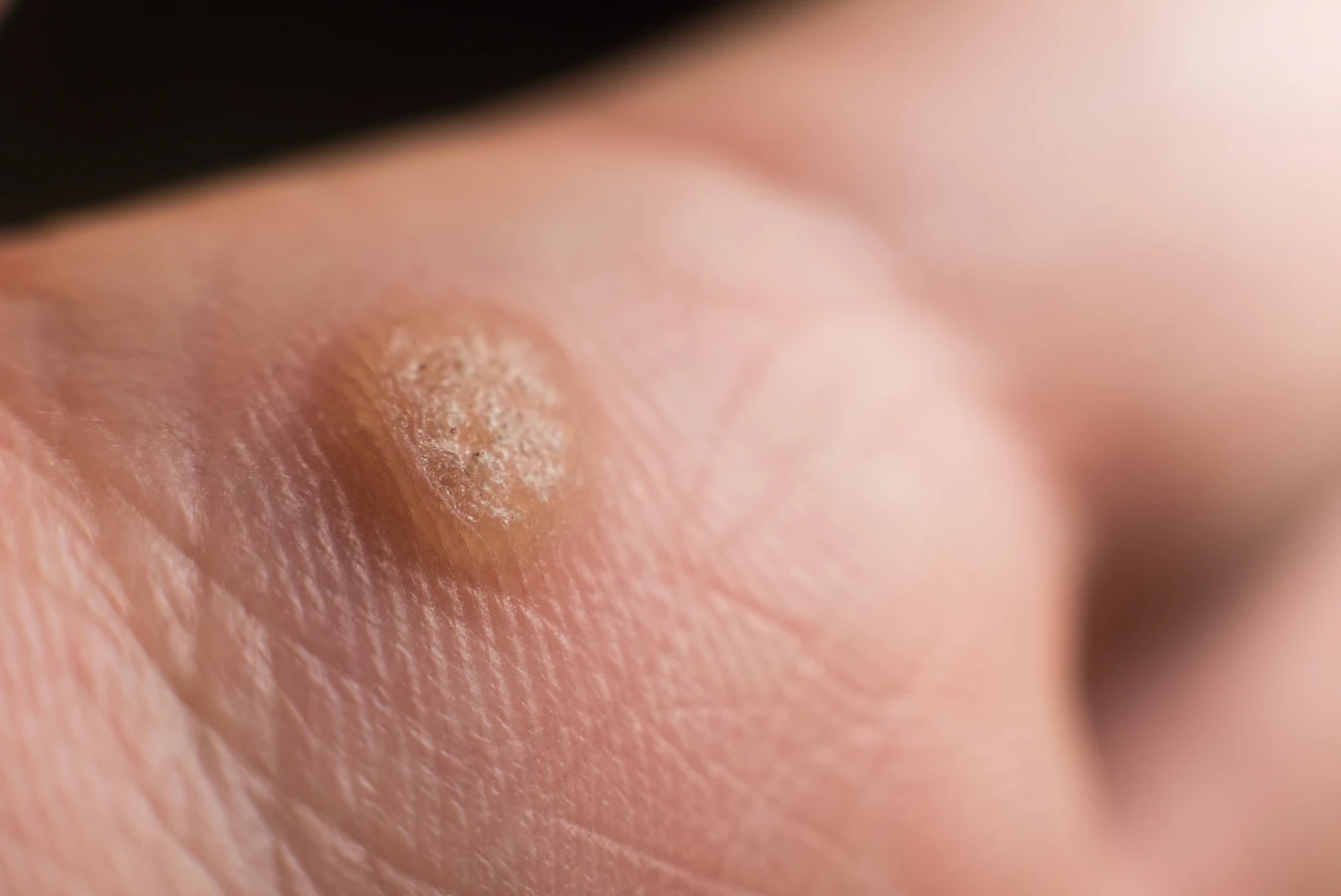
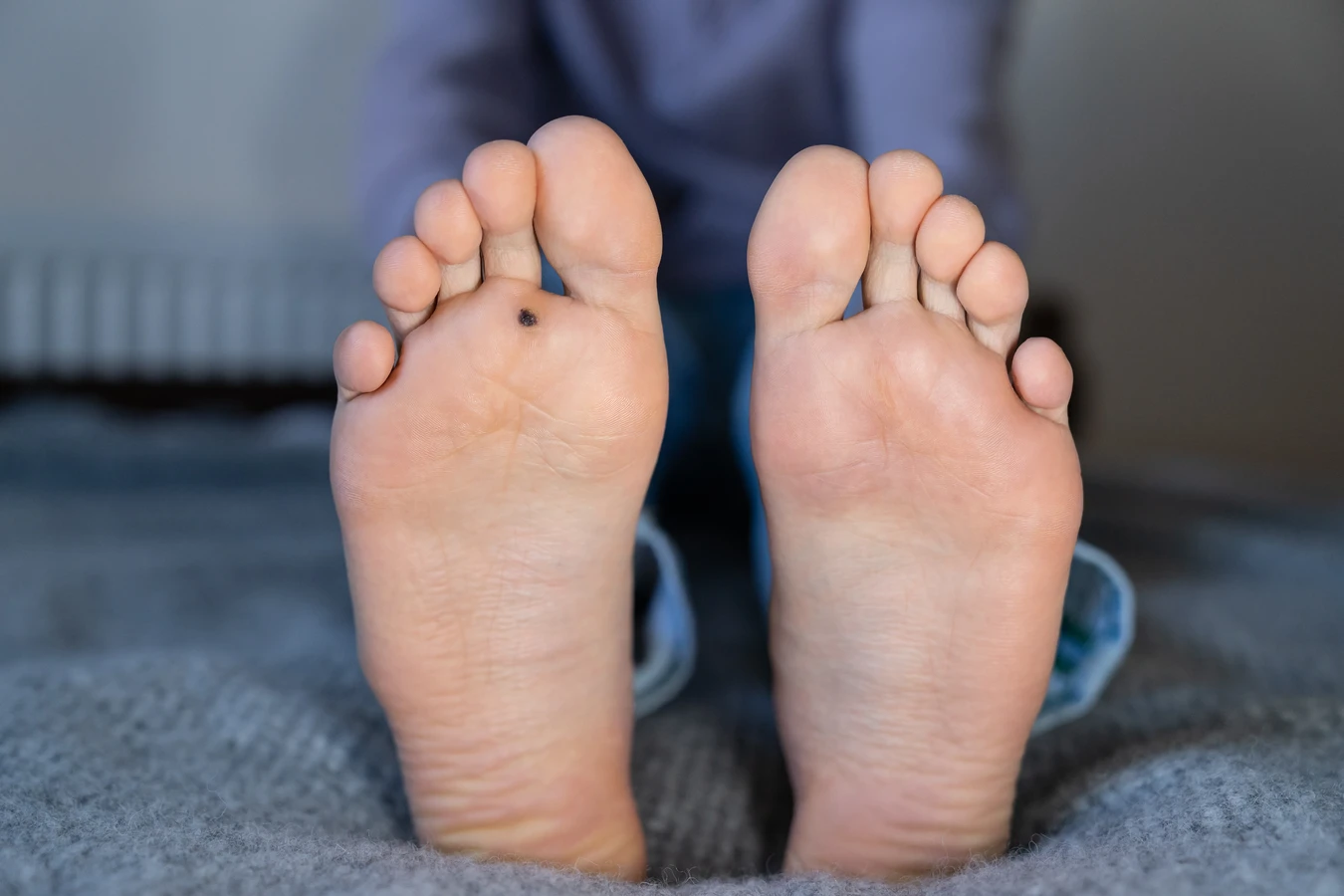
Okres ciąży to czas intensywnych zmian hormonalnych i fizjologicznych w organizmie kobiety, które wpływają na funkcjonowanie całego układu odpornościowego. Jednym z kluczowych mechanizmów obronnych, który ulega pewnemu osłabieniu w tym czasie, jest odpowiedź immunologiczna. Układ odpornościowy kobiety w ciąży przechodzi swoistą „modulację”, aby zapobiec odrzuceniu rozwijającego się płodu, który w pewnym sensie jest „obcym” organizmem. Ta naturalna immunosupresja, choć niezbędna dla utrzymania ciąży, może stworzyć sprzyjające warunki dla reaktywacji latentnych infekcji wirusowych, w tym tych wywołujących kurzajki.
Wirus brodawczaka ludzkiego (HPV), odpowiedzialny za powstawanie kurzajek, jest bardzo powszechny, a wiele osób jest jego nosicielami bezobjawowo. W normalnych warunkach silny układ odpornościowy jest w stanie utrzymać wirusa w uśpieniu. Jednakże, gdy odporność jest obniżona, jak ma to miejsce w ciąży, wirus może ulec reaktywacji. Zmiany hormonalne, zwłaszcza wzrost poziomu progesteronu, mogą również odgrywać rolę w tym procesie, wpływając na cykl życia wirusa i jego zdolność do namnażania się w komórkach skóry.
Dodatkowo, zwiększona wilgotność skóry, na przykład w okolicach pachwin czy stóp, co jest częste w ciąży, może sprzyjać namnażaniu się wirusa HPV. Mechaniczne drażnienie skóry, na przykład podczas noszenia ciasnych ubrań lub butów, również może ułatwiać wirusowi wniknięcie w naskórek i wywołanie zmian. Warto zaznaczyć, że pojawienie się kurzajek w ciąży nie świadczy o zaniedbaniu higieny ani nie jest bezpośrednim sygnałem problemów z ciążą, a raczej naturalną konsekwencją zmian zachodzących w organizmie przyszłej matki.
Czy kurzajki w ciąży są groźne dla zdrowia matki i dziecka?
Odpowiadając bezpośrednio na pytanie, czy kurzajki w ciąży są groźne, należy podkreślić, że w większości przypadków same kurzajki, jako zmiany skórne wywołane przez HPV, nie stanowią bezpośredniego zagrożenia dla przebiegu ciąży ani dla zdrowia rozwijającego się płodu. Wirus HPV, który powoduje ich powstawanie, zazwyczaj pozostaje ograniczony do skóry i błon śluzowych, nie przenikając do krwiobiegu w sposób, który mógłby zaszkodzić dziecku. Większość typów HPV, które powodują brodawki skórne, nie jest onkogenna, czyli nie zwiększa ryzyka rozwoju nowotworów.
Jednakże, pewne aspekty związane z kurzajkami w ciąży mogą wymagać uwagi. Po pierwsze, niektóre typy HPV mogą być przenoszone na dziecko podczas porodu drogami naturalnymi, szczególnie jeśli brodawki znajdują się w okolicy krocza lub pochwy. W rzadkich przypadkach może to prowadzić do rozwoju brodawczaków krtani u noworodka, co jest poważnym schorzeniem wymagającym leczenia. Ryzyko to jest jednak niewielkie i zazwyczaj dotyczy rozległych zmian lub brodawek w obrębie narządów rodnych. Po drugie, kurzajki mogą być źródłem dyskomfortu, bólu lub krwawienia, zwłaszcza jeśli są zlokalizowane w miejscach narażonych na ucisk lub tarcie. Mogą również stanowić bramę dla innych infekcji bakteryjnych, jeśli dojdzie do ich uszkodzenia.
Ważne jest, aby odróżnić kurzajki skórne od brodawek płciowych (kłykcin kończystych), które są również wywoływane przez wirus HPV, ale należą do grupy chorób przenoszonych drogą płciową i mogą stanowić większe ryzyko dla ciąży, w tym zwiększać prawdopodobieństwo przedwczesnego porodu lub przeniesienia infekcji na noworodka. W przypadku pojawienia się jakichkolwiek podejrzanych zmian skórnych, zwłaszcza w okolicach intymnych, konieczna jest konsultacja z lekarzem.
Bezpieczne metody leczenia kurzajek w okresie ciąży
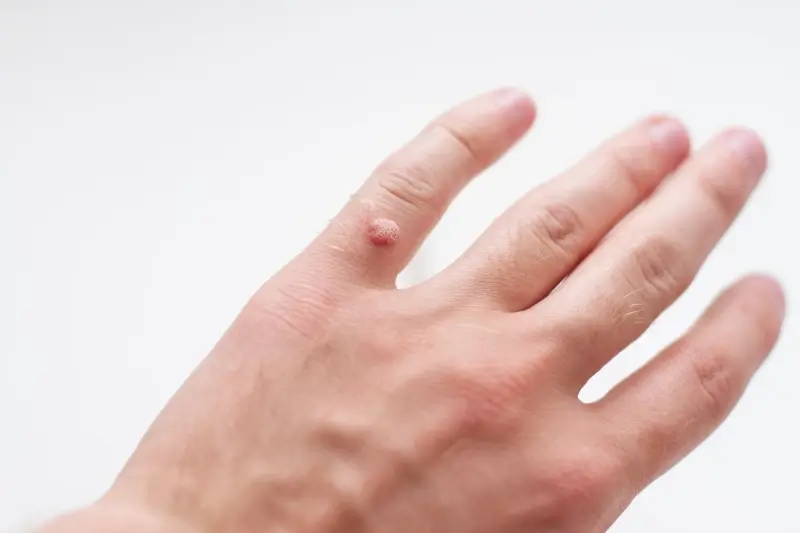
Wiele preparatów dostępnych bez recepty, zawierających silne kwasy czy substancje keratolityczne, może być drażniących dla skóry i potencjalnie wchłaniać się do krwiobiegu, dlatego ich stosowanie w ciąży jest często odradzane. Podobnie, metody takie jak krioterapia (wymrażanie ciekłym azotem) czy elektrokoagulacja (wypalanie) mogą być stosowane, ale zazwyczaj są zarezerwowane dla przypadków, gdy kurzajki powodują znaczny dyskomfort lub stanowią potencjalne ryzyko. Decyzja o ich zastosowaniu powinna być poprzedzona dokładną oceną ryzyka i korzyści.
Wśród bezpieczniejszych opcji leczenia, które mogą być rozważane w ciąży, znajdują się:
- Metody zachowawcze i obserwacja: Wiele kurzajek, zwłaszcza tych niewielkich, może ustąpić samoistnie w ciągu kilku miesięcy, nawet po porodzie, gdy układ odpornościowy powróci do normy. Lekarz może zalecić jedynie obserwację, jeśli zmiany nie są uciążliwe.
- Łagodne preparaty dostępne na receptę: Istnieją pewne preparaty miejscowe, które lekarz może przepisać, oceniając ich bezpieczeństwo w danym przypadku. Mogą to być np. leki na bazie kwasu salicylowego w niskich stężeniach, aplikowane ostrożnie tylko na zmianę.
- Metody fizykalne po porodzie: Wiele kobiet decyduje się na usunięcie kurzajek po zakończeniu ciąży, kiedy dostępne są już wszystkie standardowe i skuteczne metody leczenia bez obaw o wpływ na rozwijający się płód.
- Wzmocnienie odporności: Choć nie jest to bezpośrednia metoda leczenia kurzajek, ogólne wzmocnienie organizmu poprzez zdrową dietę, odpowiednią ilość snu i unikanie stresu może pomóc układowi odpornościowemu w walce z wirusem.
Zawsze należy unikać samodzielnego wycinania, zdrapywania czy stosowania niesprawdzonych domowych sposobów na kurzajki w ciąży, ponieważ może to prowadzić do infekcji, blizn i innych powikłań.
Kiedy należy skonsultować się z lekarzem w sprawie kurzajek w ciąży?
Chociaż wiele kurzajek pojawiających się w okresie ciąży jest niegroźnych i nie wymaga interwencji, istnieją pewne sytuacje, w których konsultacja lekarska staje się absolutnie konieczna. Wczesne zgłoszenie problemu lekarzowi pozwala na właściwą diagnozę, ocenę potencjalnego ryzyka i wdrożenie odpowiedniego postępowania, które będzie bezpieczne zarówno dla matki, jak i dla dziecka. Zignorowanie niektórych objawów może prowadzić do niepotrzebnych komplikacji lub opóźnienia w leczeniu.
Pierwszym i najważniejszym sygnałem do wizyty u lekarza jest pojawienie się jakichkolwiek nowych zmian skórnych, które budzą wątpliwości co do ich charakteru. Szczególnie niepokojące mogą być brodawki, które szybko rosną, zmieniają kolor, kształt, swędzą, krwawią lub są bolesne. Zmiany te mogą wskazywać na nietypową reakcję organizmu lub wymagać dokładniejszej diagnostyki, aby wykluczyć inne schorzenia skórne, które mogą być mylone z kurzajkami.
Szczególną uwagę należy zwrócić na lokalizację zmian. Jeśli kurzajki pojawią się w okolicach narządów rodnych, odbytu, pachwin lub na dłoniach i stopach, gdzie są narażone na kontakt z innymi osobami lub uszkodzenia, konieczna jest konsultacja. Brodawki w okolicy krocza mogą stwarzać ryzyko przeniesienia wirusa na dziecko podczas porodu, dlatego wymagają oceny i ewentualnego leczenia. Ponadto, jeśli kurzajki utrudniają codzienne funkcjonowanie, powodują ból, krwawienie lub stają się źródłem infekcji, lekarz pomoże dobrać najbezpieczniejszą metodę terapii.
Warto również zgłosić lekarzowi wszelkie zmiany skórne, które wystąpiły u partnera lub innych członków rodziny, ponieważ świadczy to o zwiększonym narażeniu na wirusa HPV. Lekarz będzie w stanie ocenić sytuację, doradzić w kwestii profilaktyki i zaproponować indywidualny plan postępowania, uwzględniający specyfikę ciąży. Pamiętajmy, że otwarta komunikacja z lekarzem jest kluczem do zdrowej i bezpiecznej ciąży.
Profilaktyka i pielęgnacja skóry w celu zapobiegania kurzajkom
Choć całkowite uniknięcie kontaktu z wirusem HPV, który jest przyczyną kurzajek, jest trudne ze względu na jego powszechność, istnieją pewne metody profilaktyki i odpowiedniej pielęgnacji skóry, które mogą pomóc zminimalizować ryzyko pojawienia się lub rozprzestrzeniania brodawek w okresie ciąży. Skupienie się na wzmocnieniu naturalnych barier ochronnych organizmu oraz na higienie może przynieść znaczące korzyści.
Podstawą profilaktyki jest dbanie o ogólną kondycję organizmu. Wzmocniony układ odpornościowy jest w stanie lepiej radzić sobie z potencjalnymi infekcjami, w tym z wirusem HPV. Oznacza to stosowanie zbilansowanej diety bogatej w witaminy i minerały, zwłaszcza te wspierające odporność, takie jak witamina C, cynk czy selen. Odpowiednia ilość snu, redukcja stresu oraz umiarkowana aktywność fizyczna, dostosowana do możliwości kobiety w ciąży, również przyczyniają się do poprawy funkcjonowania układu immunologicznego.
Higiena osobista odgrywa kluczową rolę w zapobieganiu rozprzestrzenianiu się wirusa. Należy unikać dzielenia się ręcznikami, obuwiem czy innymi przedmiotami osobistego użytku. Po kąpieli czy pływaniu w miejscach publicznych, takich jak baseny czy siłownie, zaleca się dokładne osuszenie skóry, szczególnie w miejscach, gdzie skóra jest bardziej narażona na wilgoć, takich jak stopy czy okolice pachwin. Noszenie przewiewnego obuwia i odzieży, które nie powodują nadmiernego pocenia się, również może pomóc.
Dodatkowo, należy zwracać uwagę na stan skóry. Utrzymywanie skóry w dobrej kondycji, nawilżonej i bez drobnych uszkodzeń, zmniejsza ryzyko wnikania wirusa. Unikanie drapania czy naruszania istniejących zmian skórnych jest również ważne, aby zapobiec ich rozprzestrzenianiu się na inne partie ciała. W przypadku, gdy pojawią się pierwsze symptomy kurzajek, warto jak najszybciej skonsultować się z lekarzem, aby wdrożyć odpowiednie, bezpieczne metody postępowania i uniknąć ich namnażania.
„`